اگزمای پوستی آتوپیک
#درماتیت آتوپیک#اگزمای پوستی آتوپیک#آلرژی#آنتی هیستامین#کورتون1403/2/18 8:31:06 PM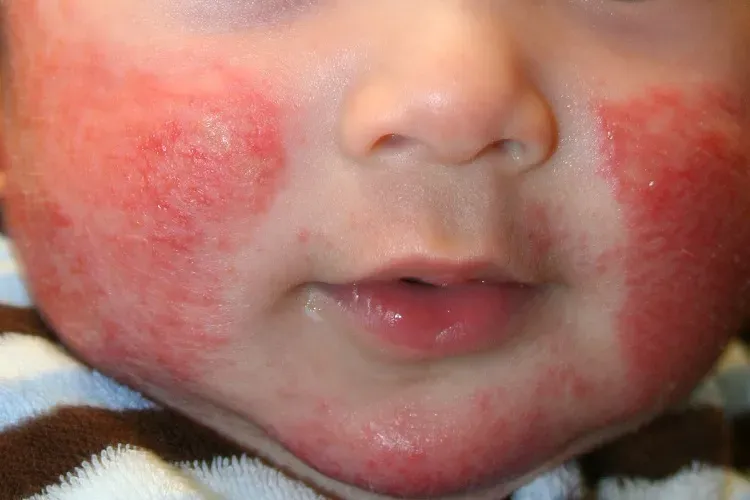
اصطلاحاً اگزمای پوستی را برای توصیف تمام انواع حالتهای قرمزی، تاول، ترشح، پوسته پوسته شدن، تغییر رنگ مایل به قهوهای، ضخیم شدن و خارش پوست بکار میبرند.
اگزمای پوستی انواع مختلفی دارد مانند: اگزمای پوستی تماسی آلرژیک، اگزمای پوستی شوره دار و اگزمای پوستی سکه ای. در این جا تنها به بررسی نوع شایعی از اگزمای پوستی که به نام درماتیک آتوپیک یا درماتیت آتوپیک (اگزمای پوستی سرشتی) مشهور است، میپردازیم.
لغت ”آتوپیک Atopic“ گروهی از بیماریهای آلرژیک یا توام با آلرژی را دربر میگیرد که اغلب چند نفر از اعضای یک خانواده را مبتلا مینمایند. این خانواده ها ممکن است آلرژیهایی نظیر تب یونجه (حساسیت فصلی)، حساسیت به گرده گیاهان و آسم داشته باشند.
علاوه بر آن، ضایعات پوستی که به نام ”درماتیک آتوپیک“ خوانده میشوند نیز در آنها وجود دارد. در حالیکه در خانواده مبتلایان به درماتیکآتوپیک افرادی با مشکلات مشابه را میتوان یافت، ولی در ۲۰ درصد موارد نیز ممکن است تنها یک فرد در خانواده به این بیماری مبتلا باشد.
عواملی که باعث بدتر شدن آلرژی پوستی می شود
اگزمای پوستی آتوپیک در تمام نقاط دنیا بسیار شایع است. متاسفانه آمار دقیقی از شیوع این بیماری در ایران در دسترس نیست اما این بیماری حدود ۱۰ درصد نوزادان و ۳ درصد کل جامعه را در ایالت متحده آمریکا، در برمی گیرد. اگر چه این بیماری در هر سنی ممکن است پدید آید ولی در نوزادان و بچه ها بسیار شایعتر است. ضایعه پوستی همراه با خارش و گاهی هم بدشکل و ناخوشایند است.
بیماری اگزمای پوستی آتوپیک معمولاً در سنین کودکی و گاهی تا قبل از سن ۲۵ سالگی خودبخود بهبود مییابد. ولی بعضی بیماران در تمام عمر خود از این مسئله رنج میبرند. در اینگونه موارد معمولاً هم بیمار و هم پزشک از تداوم درمان و سماجت بیماری خسته و عاجز میشوند.
علایم درماتیت آتوپیک (اگزمای پوستی سرشتی) چیست؟
زمانی که بیماری در سنین نوزادی بروز میکند، گاهی به نام ” اگزمای پوستی نوزادان “ خوانده میشود.
ضایعات خارش دار، ترشح دار و دلمه بسته، به خصوص درصورت و سر نوزاد پدید می آیند ولی این ضایعات درهر جای دیگر هم میتوانند وجود داشته باشند. برای رهایی از احساس خارش، کودک ممکن است صورت، گونه ها و سایر مناطق مبتلا را با دست بخاراند و یا سر و صورتش را به بالش یا هر چیزی که در دسترس دارد بمالد.والدین بایدبدانند که اکثر نوزادان قبل از رسیدن به سن دو سالگی از این بیماری خلاصی مییابند. ولی درمان مناسب میتواند در کنترل بیماری بسیار سودمند بوده و تحمل آن را تا وقتی که گذشت زمان مسئله را حل کند، راحتتر نماید.
اگر بیماری اگزمای پوستی ادامه یابد یا پس از سن نوزادی بروز نماید، پوست تمایل کمتری به قرمزی، تاول زدن، ترشح و دلمه بستن دارد.
در عوض، ضایعات به صورت خشک، قرمز متمایل به قهوهای یا خاکستری در آمده و پوست حالت پوسته پوسته و ضخیم پیدا میکند. احساس خارش شدید و تقریباً غیرقابل تحمل نیز وجود دارد که در هنگام شب بدتر میشود.
بعضی بیماران آنقدر پوست خود را میخارانند تا زخم شده و خون میافتد. در این حالت، سد دفاعی پوست خدشه دار شده و ممکن است به عفونت پوست منجر شود. در نوجوانان و بالغین جوان، ضایعات بطور مشخص در نواحی خم آرنج و بالغین جوان، ضایعات بطور مشخص در نواحی خم آرنج و پشت زانو، قوزک و مچ پا و نیز بر روی صورت، گردن و نیز قسمتهای بالایی قفسه سینه پدید میآیند. اگرچه این نواحی که نام بردیم شایعتریم نقاط هستند، ولی باید دانست هر جای دیگر بدن نیز ممکن است به این بیماری مبتلا شود.
چگونه درماتیت آتوپیک ( اگزمای پوستی سرشتی) تشخیص داده میشود؟
یک ضایعه خارش دار با خصوصیات فوق الذکر، همراه با یک تاریخچه خانوادگی از آلرژی، میتواند نشانگر بیماری درماتیت آتوپیک (اگزمای پوستی سرشتی) باشد. درمان مناسب، به موقع و مداوم توسط یک پزشک میتواند موجب آسودگی بیمار شده و نیز شدت و دوره بیماری را کاهش دهد.
بیماری همیشه هم از یک الگوی معین پیروی نمیکند. ضایعات ممکن است در کف و پشت دستها، انگشتان و یا حتی روی پاها پدید آیند. در این مناطق، ضایعات ضخیم شده، دلمه بسته و ترشحدار ممکن است سالها وجود داشته باشند.
چه عواملی میتوانند باعث تشدید درماتیت آتوپیک (اگزمای سرشتی) شوند؟
پوست بیماران مبتلا به درماتیت آتوپیک (اگزمای سرشتی) نسبت به بسیاری از عوامل میاتواند واکنش نشان دهد: تغییرات سریع دمای محیط (سرما و گرما)، خشکی هوا، ورزش سنگین، برخی غذاها، سایش با لباس، عفونتها، آفتاب و استرسهای عصبی از جمله این عوامل هستند. البته میزان حساسیت پوست نسبت به عوامل فوق در افراد مختلف متفاوت میباشد.
نقش غذاها در ایجاد بیماری اگزمای آتوپیک چیست؟
آلرژی غذایی در ۱۰ درصد بیماران دیده میشود. اگرچه بعضی از غذاها (مانند تخم مرغ، شیرگاو، ماهی، آجیل، مواد افزودنی، مواد رنگی مصنوعی، سویا، شکلات و توتفرنگی) موحب تشدید حملات این بیماری به خصوص در شیرخواران و کودکان میشوند، ولی حذف کامل این غذاها از رژیم غذایی مبتلایان، بندرت موجب کاهش علایم یا بهبودی خواهد شد. اگر روشهای درمانی مختلف در بیماران بینتیجه باشد، میتوان بطور آزمایشی این مواد را از رژیم غذایی حداقل برای یکی دوهفته حذف کرد و نتیجه را مشاهده نمود. همچنین از مصرف هرگونه غذایی که براثر تجربه به بیمار یا والدین او ثابت شده است که ایجاد یا تشدید بد ضایعات مؤثرند، باید اجتناب شود. فاصله زمانی بین مصرف غذای آلرژیزا و تشدید ضایعات معمولاً ۱ تا ۲ ساعت میباشد. برخی پزشکان توصیه میکنند که مادران شیرده وشیرخواران مبتلا به درماتیت آتوپیک (اگزمای سرشتی) تا سن یک سالگی از این مواد غذایی استفاده نکنند.
آیا عوامل محیطی در ایجاد این بیماری درماتیت آتوپیک نقشی دارند؟
اجتناب از تماس با بعضی از مواد موجود در هوا و نیز گردوغبار میتواند به طور چشمگیری سبب ایجاد آرامش و تخفیف علایم شود. گردوغبار و اشیایی که گردوغبار را در خود نگه میدارند (نظیر بالش پر، متکا، کوسن، پرده، فرش، روکش مبل، بعضی از اسباب بازیها و پشم) میتوانند سبب بدتر شدن بیماری شوند. لذا محل زندگی باید ساده و فاقد محلهای تجمع گردوخاک باشد. از نگه داشتن گل و گیاه و حیوان باید اجتباب نمود. ملحفه ها باید مرتب شسته شده و محلهای تجمع گردوخاک گردگیری شوند. مواد آرایشی، عطریات، اسپری ها (حشره کش و خوشبو کننده) و دود سیگار میتوانند باعث تشدید اگزما شوند و از تماس با آنها باید اجتباب شود.
آیا آزمایشهای آلرژی برای پیدا کردن دلیل ایجاد اگزمای پوستی آتوپیک (اگزمای سرشتی) ارزشی دارند؟
اگر چه وجود یک آزمایش پوستی مثبت تنها در ۲۰ درصد اوقات نشان دهنده وجود آلرژی است، ولی در صورت منفی بودن، آزمایش پوست میتواند دلیل خوبی برای عدم وجود آلرژی باشد. انجام این آزمایشها همیشه باید فقط توسط افراد مجرب و آموزش دیده انجام گیرد. گاهی انجام این آزمایشها خود باعث تشدید اگزما میگردد.
برای درمان اگزمای پوستی آتوپیک (اگزمای سرشتی) چه باید کرد؟
با پزشک خود در مورد کرمها، لوسیونها، شامپوها و سایر محصولات بهداشتی آرایشی استفاده میکنید مشورت کنید تا در صورتی که مواد تحریک کنندهای در آنها وجود دارد شما را از آن آگاه کند. از پوشیدن لباسهای نخی و کتانی در این میان بهتر هستند. تغییرات ناگهانی دما و هرگونه فعالیتی که موجب تعریق شدید شود، سبب بدتر شدن احساس خارش و اگزما میشوند. از آن جا که خارندان پوست موجب آسیب بیشتر به آن و تشدید اگزما میشود، باید سعی شود به جای خاراندن، با فشار دادن پوست احساس خارش را کنترل نمود.
پزشکان بسته به حال بیمار و شدت بیماری معمولاً از کرمها و لوسیونهای مرطوب کننده استفاده میکنند. گاهی نیز ترکیبات حاوی کورتیکواستروئید برای بیماران تجویز میشود. برای تخفیف علایم، داروهای خوراکی از قبیل آنتی هیستامینها هم به بیمار داده میشوند. آنتی بیوتیکهای خوارکی تنها در صورتی باید مصرف شوند که وجود عفونت در پوست برای پزشک و مو ممکن است دستور استفاده از نور ماوراء بنفش را برای بیمار صادر کند.
از مصرف داروهای حاوی کورتون خوراکی تا آنجا که ممکن است بایدخودداری کرد. ولی اگر همه روشهای درمانی دیگر بی نتیجه بودند، پزشک ممکن است از کورتون خوراکی هم برای درمان بیمار استفاده کند. همانگونه که مصرف بیرویه کورتون مضر میباشد، ترس از آن و عدم مصرف آن علیرغم تجویز پزشک هم اشتباه است.
خشکی پوست یکی از مشکلات شایع بیماران بوده و زمینه ساز بروز ضایعات اگزمایی نیز میتواند باشد. برای کنترل خشکی پوست میتوان از یک دستگاه بخور (ترجیحاً بخور سرد) استفاده نمود. در صورت عدم دسترسی به آن، میتوان یک ظرف دهان گشاد آب را روی بخاری یا شوفاژ قرارداد. استحمام باید به حداقل دفعات لازم و به مدت کوتاه صورت گیرد و از استفاده از آب داغ اکیداً خوداری گردد. از کاربرد کیسه حمام و صابونهای معمولی باید اجتناب کرد. حداکثر تا ۳ دقیقه پس از استحمام، باید کل پوست توسط پمادهای مرطوب کننده چرب شود تا از تبخیر آب پوست جلوگیری گردد. هنگام خشک کردن بدن، حوله را نباید روی پوست مالید بلکه باید با گذاشتن حوله روی پوست، آب آن گرفته شود. منبع:دکتر عباس انتظاری