عفونت های ادراری
طاهره مصطفویدر۱۴۰۳/۲/۱۸عفونتهای مجاری ادراری از بيماریهای شايع بوده كه میتواند مردان و زنان را در تمام سنين مبتلا نمايد. حدود 30 درصد خانمها تا سن 24 سالگي حداقل به دليل يك اپيزود عفونت ادراری نيازبه درمان پيدا میكنند و حدود نیمی از خانمها در طول عمر خودعلايم مربوط به عفونت ادراری را تجربه میكنند. مجاری ادراری به صورت معمول استريل و فاقد باكتری است ولی باكتریهای كلونيزه شده در ناحيه پرينه كه عمدتا باكتریهای موجود در ركتوم هستند از راه مجرای ادراری وارد مثانه میشوند.
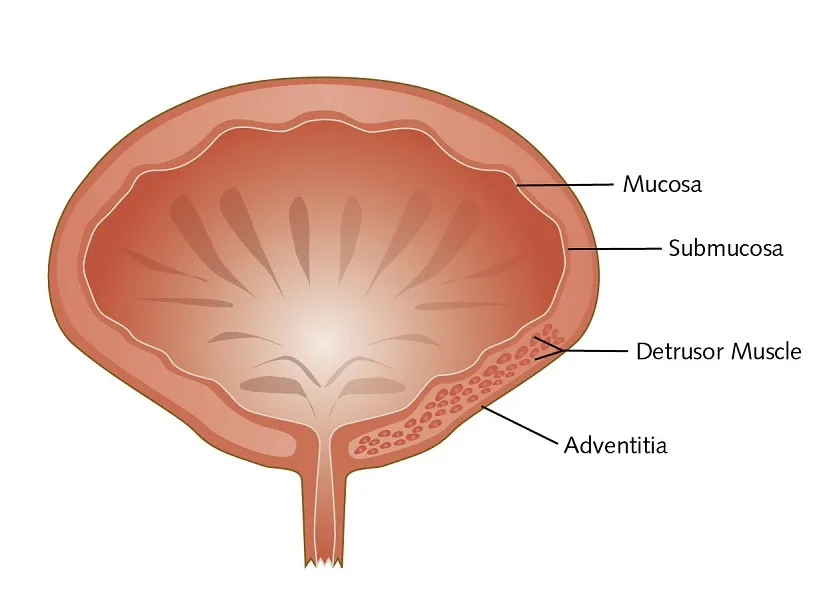
در شرايط معمول مكانيسمهای دفاعی مانع رشد و تكثير باكتریها و بروز عفونت ادراری میگردد. در شرايطي كه يا تعداد باكتریهای وارد شده ويا شدت بيماریزايی آنها زياد باشد و يا قدرت دفاعی مجاری ادراری كاهش يافته باشد عفونت ادراری ايجاد می شود.تعاريف عفونت ادراری يك پاسخ التهابی اوروتليوم به تهاجم باكتری است كه معمولاً همراه باكتریوری و پيوری است.
باكتریوری به وجود باكتری در ادرار كه به طور طبيعي بدون باكتری است اطلاق می گردد. بايد توجه داشت كه وجود باكتری درادرار همیشه به معناي وجود باكتری در يوروتليوم مجاری ادراری نمیباشد. گاها" عليرغم وجود باكتری در يوروتليوم باكتریوری ديده نمی شود و گاها" باكتریوری به دليل آلودگي ادرار ديده میشود.
پيوری به وجود گلبولهای سفيد خون در ادرار گويند و عموماً نشانه پاسخ التهابی اوروتليوم به تهاجم باكتری است. باكتریوری بدون پيوری اشاره به كلونيزه شدن باكتری در مجاری ادراي دارد تا عفونت. در پيوری بدون باكتریوری ارزيابي از نظر سل،سنگهای مجاری ادراری و يا بدخیمی ها بايد مدنظر باشد.
سيستيت عبارت است از پاسخ التهابی مثانه به ورود باكتری كه با علايم بالينی ديزوری، فركوئنسی، اورجنسی و درد سوپراپوبيك مشخص میگردد. علايم فوق براي سيستيت باكتریال اختصاصی نبوده و در عفونتهای مجرا، واژن و نيز در بيماریهای التهابی غيرعفوني مثانه ديده میشوند.پيلونفريت حاد عبارت است از التهاب مجاری ادراری فوقاني بدنبال ورود باكتری كه با علايم بالينی تب، لرز و درد فلانك مشخص میگردد. درد فلانك از علايم ضروری جهت تشخيص پيلونفريت حاد بوده و بجز در موارد بيماران مبتلا به آسيبهای نخاعي و يا سالمنداني كه قادر به لوكاليزه نمودن درد نيستند، در تمام موارد پيلونفريت حاد ديده میشود. (سیارک)
پيلونفريت مزمن به تغييرات ايجاد شده در كليه ها ثانويه به عفونتهای قديمی اطلاق میگردد. اين تغييرات شامل كاهش ضخامت پارانشيم كليه، ايجاد اسكار منطقه اي بر روي يك ويا تعدادی از كاليسها همراه با تغييرات در نماي كاليس میباشد. بايد در نظرداشت كه پيلونفريت مزمن يك توصيف مورفولوژيك است كه با تصويربرداري مشخص میگردد و به معناي وجود باكتری در مجاری ادراری نمیباشد.و يا پيچيده (Uncomplicated) عفونتهای مجاری ادراي بسته به وجود و يا عدم وجود عوامل مخاطره آمیز به دو دسته ساده تقسيم میشوند.
(Complicated)عفونت ساده ادراری كه بيشتر در خانمها ديده میشود عبارت است از يك اپيزود عفونت در بيمار سالمی كه داراي مجاری ادراری نرمال از جهت ساختاري و عملكردي میباشد. زمانی كه عفونت ادراری در بيماری اتفاق بيافتد كه يا سلامت جسماني طبيعي 2گفته Complicated نداشته باشد و يا مجاری ادراری وي از جهت ساختاري و يا عملكردي نرمال نباشد به آن عفونت ادراری میشود. تعدادی از اين عوامل مخاطره آمیز در ذيل آمده اند.
اختلالات آناتومیک يا عملكردی مجاری ادراری عفونت ادراری در جنس مذكر، حاملگی عفونت ادراری در بيماران مسن ديابت ضعف مجاری ايمنی
عفونت ادراری در بچه ها درمان اخير آنتی بيوتيكی وجود كاتتر فولی مجرا عفونتهای اكتسابی از بيمارستان وجود علايم به مدت بيش از 7 روز در زمان مراجعه دستكاريهای مجاری ادراری
تقسيم بندی بالينی عفونت های ادراری:
يك عفونت ادراری از جهت زمان پيدايش نسبت به عفونتهای ادراری قبلی به چهار شكل بالينی زير ديده می شوند:
زمانی است كه فرد براي اولین بار مبتلا به عفونت ادراری ( First or Isolated infection) اولین مورد عفونت ادراری شده است . زمانی است كه با وجود درمان ، باكتری از بين نمی رود و حال عمومی (Unresolved infection) عفونت برطرف نشده بيمار نيز بهتر نمی شود. در اين موارد ممكن است يكي از علل زير عامل عدم پاسخ باشد:
1- میکروب به داروی انتخابی مقاوم است .
2- انتخاب آنتی بيوتيك درست بوده ، ليكن در طول درمان ، گونه های مقاوم به وجود آمد ه است .
3- از اول مسئول عفونت ،دو نو ع میکروب بوده است كه با درمان، میکروب حساس از بين رفته ولی میکروب مقاوم تكثير يافته است .
4- نارسايي كليه و آزوتمی كه در اين حالت دارو به طور موثر در ادرار تغلیظ نمی شود.
5- سنگ شاخ گوزني بزرگ .
6- پيدايش آبسه داخل و اطراف كليه .
7-ايجاد عفونت در زمینه انسداد.
زمانی است كه بعد از شروع درمان ، باكتریوری از بين رفته و علائم بالينی نيز (Bacterial persistence) 3 عفونت باقيمانده بهبود يافت ه است ، ليكن پس از درمان ، مجدداً كشت ادراری بيمار با همان میکروب مثبت می شود. علت اين پديده باقي ماندن میکروب در قسمتي از مجاری ادراری است كه نفوذ آنتی بيوتيك ها به آنجا كاف ي نيست. مانند :
1- سنگ های عفوني
2- پروستاتيت مزمن
3- كليه های آتروفيك عفوني
4- فيستول های ادراری
5- ناهنجاريهای مادرزادي مجاری ادراری
6- وجود جسم خارجي در مجاری ادراری
7- ديورتيكول مجرا و عفونت های غدد جانبي مجرا
8- باقيماندة حالب بعد از برداشتن كلية معيوب بخصوص در صورت وجود ريفلاكس
زمانی است كه سوابق بيمار حاکي از ابتلاي مكرر به عفونت های ادراری است كه (Recurrent infection) عفونت راجع هر كدام با درمان به طور كامل بهبودي يافته است . اغلب عفونت های عود كننده بخصوص در خانم ها، ابتلاي مجدد است. عفونت مجدد در مردان ناشايع است مگر اختلالات زمینه اي مجاری ادراری وجود داشته باشد .
عبارت است از استفاده از آنتی بيوتيك جهت پيشگيري از پيدايش (Antimicrobial Prophylaxis) پيشگيري آنتی بيوتيكی عفونت جديد دربيمارانيكه عفونتهای راجعه مجاری ادراری پيدا میكنند. بايد مراقب بود كه اين اصطلاح با واژه سركوب آنتی اشتباه نشود. اصطلاح دوم براي مواردي بكار میرود كه عفونت اولیه قابل ريشه كن (Antimicrobial Suppression) بيوتيكي كردن نمیباشد و از آنتی بيوتيك صرفا" براي پيشگيري از رشد و تكثير باكتری استفاده میشود. همچنين وازه پيشگيري آنتی بيوتيكی در جراحي به معناي جلوگيري از عفونت بدنبال عمل جراحي میباشد.
روشهای انتقال باكتری به مجاری ادراری:
Ascending Route -1 مسير بالا رونده
اغلب باكتریها با اتصال به لايه موكوسي مجرای ادراری مسير بالا رونده به سمت مثانه را طي میكنند. اين روند در بيماراني كه كاتتر فولی مجرا دارند و نيز در خانمهایي كه از عوامل كشنده اسپرم (براي پيشگيري از بارداري) استفاده میكنند تشديد میگردد.همچنين باكتریها میتوانند اين مسير بالارونده را از مثانه تا كليه ادامه دهند. براي اين كار لزومی به وجود ريفلاكس ادراری شناخته شده قبلی از مثانه به حالب نيست زيرا التهاب ناشي از حضور باكتری در مثانه تغييرات كافي براي انتقال باكتری از مثانه به حالب را ايجاد میكند.
Hematogenous Route -2 مسير انتقال خوني
انتشار خوني باكتری به مجاری ادراری ناشايع است. از مثالهای اين روش میتوان به انتقال باكتری استافيلوكوك اورئوس ازعفونتهای پوستي به مجاری ادراری اشاره كرد.
Lymphatic Route-3 مسير انتقال لنفاوي
از مثالهای اين روش بسيار نادر میتوان به درگيري مجاری ادراری در موارد عفونتهای شديد دستگاه گوارشی و يا آبسه های خلف صفاقی اشاره كرد.
عوامل میکروبی مسبب عفونت در مجاری ادراری:
اغلب موارد عفونتهای مجاری ادراری توسط باكتریهایي ايجاد میگردند كه جزو فلور میکروبی روده يا واژن ويا پوست ناحيه پرينه و بعد از آن ساير آنتروباكترها نظير پروتئوس و كلبسيلا هستند. از E. coli هستند. شايعترين باكتری عامل عفونتهای ادراری باكتریهای گرم مثبت میتوان به استافيلوكوك ساپروفيتيكوس و يا استافيلوكوك اورئوس اشاره كرد. بياكتريهای نادرتر مانند سيتروباكتر و سراتيا و سودومونا و پرويدنسيا بيشتر در عفونتهای بيمارستاني ديده میشوند. باكتریهای بيهوازي در برخي عفونتها مثل سيستيت آمفيزماتو و عفونتهای اسكروتال و پروستاتيك و يا آبسه های پري نفريك در همراهي با ساير باكتریها ديده میشوند.
تشخيص عفونت ادراری
تشخيص عفونت ادراری با آناليز نمونه ادرار مطرح شده و با انجام كشت اداري ثابت میگردد. در مراحل ابتدايي عفونت كه هنوز باكتریها به میزان كافي تكثير پيدا نكرده اند و نيز در شرايطي كه ادرار به دليل مصرف مايعات فراوان رقيق میباشد ممكن است آناليز و كشت ادرار به صورت كاذب منفي باشد. همچنين آلودگي نمونه ادرار با باكتریهای ناحيه پرينه میتواند كشت و آناليز ادرار را به صورت كاذب مثبت كند. دقت تشخيصي آزمايشات كشت و كامل ادراری شديدا" بستگي به روش جمع آوري نمونه ادراری دارد.
روشهای جمع آوري نمونه ادراری:
1- نمونه برداري سوپراپوبيك:
روش دقيق و مطمئني است و ديدن حداقل باكتری نيز نشانه بيماری است . مورد استفادة مطلوب آن در بچه های زير دو سال ،افراد پاراپلژ ي و خانم هایي است كه در تصمیم گيري در مورد وجود عفونت ادراری در آنان دچار ترديد هستيم .
2- تهیه نمونه با سوند مجرا:
در اين روش احتمال آلودگي اندك بود ه و مقادير مساوي يا بيشتر از 100 باكتری در میلي ليتر ادرار، نشانه عفونت است . اشكال اين روش اين است كه گاهي باعث انتقال میکروب به مثانة افرادي كه عفونت ادراری ندارند، می شود. سونداژ مجرا در خيلي از خانمها مفيد است اما سونداژ بيماران مرد براي تهيه نمونه ادرار جهت كشت نابخشودني است.
3- نمونه ای كه بيمار خودش ادرار می كند:
اين روش مرسوم ترين و عملي ترين روش تهية نمونه ادرار است . در آقاياني كه ختنه نشده اند بايد پره پوس كنار زده شود و گلانزبا آب و صابون تمیز گردد. سپس نمونه ابتدايي ادرار به عنوان نمونه مجرا دور ريخته شده و نمونه وسط ادراری جهت آناليز و كشت5جمع آوري گردد. در آقايان ختنه شده نياز به آمادگي خاصي نمیباشد. اگر فرد مورد آزمايش خانم است ، بايد به او آموزش داده شود كه لب های فرج را كنار زده و ناحيه پري يورترال را با آب و صابون تمیز نمايد و سپس نمونه وسط ادرار را جمع آوري كند.
نمونه تهيه شده جهت كشت ادراری بايد سريعا" در يخچال قرار داده شود و طي حد اكثر 24 ساعت كشت داده شود. از سال ها قبل 105باكتری در میلي ليتر ادرار دفع شده را به عنوان كشت مثبت پذيرفته اند. در خانم های داراري علائم بالينی عفونت ادراری ،ممكن است فقط 100 باكتری در هر میلي ليتر ادرار شمارش شود. علت اين پديده شايد تخلية زود به زود مثانه و عدم فرصت براي تكثير باكتری ها باشد.
تفسير آزمايش كامل ادرار در عفونت های مجاری ادراری 2000 سانترفيوژ rpm براي انجام آزمايش آناليز ادرار لازم است حدود 5 تا 10 میلي ليتر از ادرار براي مدت 5 دقيقه با سرعت شود. مقدار ادراری كه در میدان میكروسكوپي با بزرگ نمايي زياد مطالعه می شود 30000 1 میلي ليتر حجم دارد. بنابراين در هرمیلي ليتر ادرار بايد حداقل 30000 يا بيشتر باكتری وجود داشته باشد تا در میدان میكروسكوپي مذكور يك عدد از آ ن ديده شود.
همچنين بخصوص در خانمها مقادير قابل توجهي لاكتوباسيل و كورينه باكتری و باسيل های بي هوازي از واژن با ادرار مخلوط می شوند كه افتراق آنان با میکروبهای مجاری ادراری جز با كشت میسر نيست . اگر تعداد زيادي سلولهای اپي تليال اسكواموس در آزمايش وسط ادرار ديده شود ، اعتبار اين آزمايش زير سوال می رود . مشاهدة گلبول های سفيد در ادرار میتواند نشان دهنده عفونت باشد، ليكن در بيماریهایي نظير سل ، سنگ های ادراری ، عفونت های غيرباكتریال ، گلومرولونفريت و سيستيت بينابيني ،مقادير قابل توجه گلبول سفيد در ادرار ديده می شود.
در يك نمونه ادرار پيوری زمانی است كه بيش از 10 تا گلبول سفيد در از ادرار ديده شود. نبودن پيوری تشخيص عفونت ادراری را زير سوال ( HPF میلي متر مكعب ( معادل 2 گلبول سفيد در هرمی برد تا اينكه نتايج كشت ادرار آماده شود. خلاصه اين كه ديدن باكتری و گلبول سفيد در آزمايش ادرار می تواند علامتي از عفونت ادراری باشد، ليكن براي تأييد تشخيص ، وجود كشت مثبت الزامی است .
40% موارد عفونت مثانه پيدا می شود و در موارد ديگر سندر مهای همراه سوزش ادراری ناشايع -% هماچوري میكروسكوپي در 60 است.تصوير بردار ي تشخيصي در عفونت های ادراری مطالعات راديولوژيك در بسياري از عفونت های ساده و بي عارضه لازم نيست؛ ليكن در بعضي موارد می تواند راهنماي تشخيصي ودرماني باشد. برخي از اين موارد عبارتند از:
سابقه سنگ بخصوص سنگ های عفوني احتمال انسداد حالب در اثر تنگي و يا تومور سابقه قبلی ناهنجاريهای مادرزادي اختلالات عصبي مثانه
عدم پاسخ به آنتی بيوتيك بعد از 6 5 روز درمان كليه های پلي كيستيك در بيماران دياليزي و يا نارسايي پيشرفتة كليه عفونتهای غير معمول نظير پروتئوس ، كلبسيلا، پسودوموناس قارچها و سل
ديابت شيرين وساير مواردي كه بيمار را مستعد نكروز پاپي میكند نظير بيماری سيكل سل و استفاده بيش از حد آنالژزيك ها بيماری كه در يك پيلونفريت ساده بعد از 6 الی 5 روز درمان آثار بهبودي از خود نشان نمی دهد، احتمال دارد در او آبسة داخل كليه و يا اطرا ف كليه به وجود آمده باشد. در كليه های پلي كيستيك كه با دياليز درمان می شوند، اگر چنانچه عفونت عارض شود، شانس پيدايش آبسة اطراف كليه زياد است و بالاخره در ديابتي ها به دليل احتمال پيدايش پيلونفريت آمفيزماتو و نكروز پاپيلري ، مطالعات راديولوژيك ضرورت دارد.
روشهای تصوير برداری سنگ محاری ادراری:
مطالعه ساده اي است که می تواند سنگ های حاجب ، تصوير گازهای شكم و :(KUB) عكس ساده شكم با آمادگي كلسيفيكاسيون ها را نشان دهد. محو شدن ساية پسواس كه در آبسه های كليه و اطراف كليه ديده می شود، با اين كليشه قابل بررسي است .در عفونت های مشكل ضروریست و اطلاعات باارزشي را از نظر (IVP) پيلوگرافي بوسيله تزريق وريدي ماده حاجب تشخيصي و تصمیم گيري درماني در اختيار پزشک می گذارد. ليكن انجام آن در عفونت های ساده خانم ها ضروری نيست .معمولاً براي بررسي ريفلاكس انجام می شود. در بيماران مبتلا به مثانه نوروپاتيك و نيز تشخيص ديورتيكول مجرا و :VCUGمثانه كمك كننده است.
سونوگرافی : براي نشان دادن هيدرونفروز، پيونفروز، آبسه اطراف كليه و سنگ های غير حاجب وسيلة دقيق و بي خطري است . باپي گيري كرد. (UTI) استفاده از اين روش می توان رشد كليه را در بچه های مبتلا به عفونت های مجاري ادراری مطالعات راديوايزوتوپ: گاليوم 67 و اينديوم 111 براي بررسي آبسة اطراف كليه و داخل كليه بكار می رود.
عيب آن در اين است كه مطالعه با گاليوم 67 بعد از 48 ساعت و اينديوم 111 بعد از 24 ساعت قابل قضاوت بوده ، لذا در بيماران بد حال زمان زيادي از دست خواهد رفت. همچنين از هيپوران 131 و تكنزيوم 99 جهت بررسي آسيب كليوي و ارزيابي عملكرد و پرفيوژن كليه استفاده میشود.
در تشخيص آبسه كليه ، آبسه اطراف كليه و سن گهای غير حاجب وسيله بسيار دقيقي است . همچنين با اين روش :C.T.Scanرا تشخيص داد. عيب آن در اين است كه (Acute focal bacterial nephritis) میتوان نفريت باكتریايي منطقه اي حادگران بوده و همه جا در اختيار نيست. به وسيله سي .تي .اسكن در آبسه ها می توان محل درناژ از را ه پوست را مشخص نمود.
اساس درمان آنتی بيوتيكی:
براي اينكه آنتی بيوتيكی در درمان عفونتهای ادراری موثر باشد بايد بتواند سطح ادراری قابل قبولی را ايجاد نمايد. در مواردسيستيت ساده فقط سطح ادراری آنتی بيوتيك مهم است و لازم نيست سطح سرمی آنتی بيوتيك نيز بالا باشد ولی براي درمان پيلو نفريت، داروهایي كه سطح سرمی بالايي ايجاد نمیكنند مناسب نيستند.
بالا رفتن غلظت ادراری آنتی بيوتيك علاوه بر مشخصات فارماكوكينتيك خود دارو به میزان فعاليت كليه ها نيز ارتباط دارد. به عنوان مثال در موارد نارسايي كليه ويا انسدادهای مجاری ادراری ممكن است دارو به میزان كافي در ادرار تغليظ نشود.
مقاومت دارويي در برابر آنتی بيوتيكها:
مقاومت دارويي در برابر آنتی بيوتيكها به سه فرم ديده میشود.
1- مقاومت ذاتي میکروب: برخي میکروبها به صورت ذاتي در برابر برخي آنتی بيوتيكها مقاوم هستند. مثلا" پروتئوس وسودومونا در برابر نيتروفورانتوئين مقاوم هستند.
2- مقاومت اكتسابي با واسطه كروموزومی: اين حالت با ايجاد موتاسيون در میکروبی كه قبلا" به دارو حساس بوده، ايجادمیگردد. علت عمده موارد كافي نبودن میزان ويا طول دوره درمان میباشد كه میتواند ناشي از كم بودن دوز دارو و يا عدمتحمل دارو توسط بيمار و يا ديورز زياد ناشي از مصرف بيش از حد مايعات باشد.اين حالت در فلور میکروبی روده و بدنبال استفاده از آنتی بيوتيك : (R-Factor) مقاومت دارويي وابسطه به پلاسمیداتفاق می افتد. اغلب رده های آنتی بيوتيكی قابليت اكتساب مقاومت دارويي با واسطه پلاسمید را دارند. اين فرم ازمقاومت در برابر فلوروكينولونها بندرت اتفاق می افتد و براي نيتروفورانتوئين گذارش نشده است.در چند پاراگراف زير به مشخصات اصلی برخي از آنتی بيوتيكهایي كه در عفونتهای مجاری ادراری مورد استفاده قرار میگيرنداشاره میشود:
كوتريموكسازول:
به آن اثر SMX تشكيل شده. تريمتوپريم آنتاگونيست فولات است و افزودن (SMX) از دو جزء تري متوپريم و سولفامتوكسازول بخشي آن در درمان عفونتهای مجاری فوقاني را افزايش داده و میزان بروز مقاومت دارويي را میكاهد. اين دارو براي درمان اغلب پاتژنهای مجاری ادراری ( به استثناي انتروكوك و سودومونا ) موثر است. از عوارض اين دارو میتوان به بثورات جلدي و تحريك گوارشی و اختلالات خوني اشاره كرد كه به خصوص در بيماران مبتلا به ايدز شايعتر است. استفاده از اين دارو در بيمارني كه تحت در اين بيماران میشود. (PT) درمان با وارفارين هستند بايد با احتياط صورت گيرد زيرا دارو باعث افزايش زمان پروترومبينمی شود
نيتروفورانتوئين:
اين دارو كه مهار كنندهء برخي از آنزيمهای باكتریها میباشد براي درمان اغلب پاتوژنهای مجاری ادراری از جمله انتروكوك ( به استثناي پروتئوس و سودومونا ) موثر است. اين دارو به سرعت در ادرار ترشح شده و بنابراين غلظت خوني و بافتي مناسبي پيدا نمیكند و بر روي فلور میکروبی روده و واژن اثر قابل توجهي ندارد. مصرف اين دارو در سه ماههء سوم حاملگي ممنوع است.همچنين فلوروكينولونها به عنوان آنتاگونيست دارو عمل كرده ونبايد هم زمان با آن مصرف شوند.
سفالوسپورينها:
سفالوسپورينها مهار كننده ساخت ديواره سلولی هستند. اين داروها بر روي اغب پاتوژنهای مجاری ادراری ( به استثناي انتروكوك ) موءثرند. از هر سه نسل سفالوسپورينها جهت درمان عفونتهای مجاری ادراری استفاده میشود. هرچند كه نسل اول بيشتر بر روي باكتيهای گرم مثبت، نسل دوم بيشتر بر روي بي هوازيها و نسل سوم بيشتر روي گرم منفيها اثر دارد. مصرف اين داروها در حاملگي بي خطر است. حساسيت متقابل بين سفالوسپورينها و پني سيلين ها مشاهده شده بنابراين مصرف آنها در بيمارانيكه سابقه حساسيت فوري به پني سيلين دارند ممنوع است.
آمینو پني سيلينها:
اين دسته دارويي نيز اثرات ضد باكتریايي خود را از طريق مهار ساخت ديواره سلولی اعمال میكند. اغلب پاتوژنهای مجاری ادراری از جمله انتروكوك به اين دارو حساس هستند. به دليل اثر زياد اين داروها بر روي فلور میکروبی نرمال روده و واژن عفونت مجدد با باكتریهای مقاوم بدنبال استفاده از اين داروها نسبتا" شايع است. افزودن مهاركننده های بتا لاكتاماز (نظير كلاولانيك اسيد) به اين داروها توانسته تا حدودي از مقاومت داريي بكاهد. همچنين از مشتقات وسيع الطيف پنيسيلينها در درمان عفونتهای اكتسابي از بيمارستان استفاده میشود.
آمینوگليكوزيدها:
مهار كننده های ساخت پروتئينهای ريبوزومی هستند. بر روي اغلب پاتوژنهای گرم منفي مجاری ادراری موثر است و از میان گرم مثبتها بر روي استافيلوكوك اثر نسبي دارد. ايجاد اختلال در عملكرد كليه (بيشتر به فرم غير اولیگوريك) و نيز اختلالالت شنوايي 7 از mg/kg/24h از عوارض شناخته شدهء اين دسته دارويي هستند. مصرف روزانه يك دوز با مقدار بالا (به عنوان مثال جنتامايسين) نسبت به دوزهای منقسم علاوه بر افزايش قدرت دارو از عوارض آن میكاهد.
فلوروكينولونها:
در باكتری هستند. بر روي اغلب پاتوژنهای مجاری ادراری از جمله سودومونا موثرند. میزان مقاومت DNA gyrase مهار كننده GFR دارويي به فلوروكينولونها كم است. هرچند اين داروها اختلال عملكرد كليوي ايجاد نمیكنند ولی دوز آنها در بيماراني كه 30 دارند بايد تصحيح گردد.مصرف اين داروها در بيماران مبتلا به صرع و نيز بيماراني كه داروهای وارفارين و ml/min كمتر از تئوفيلين و داروهای ضد ديابت استفاده میكنند بايد با احتياط صورت گيرد.
پيشگيري آنتی بيوتيكی:
بطور كلي پيشگيري آنتی بيوتيكی در اعمال ساده ارولوژيك نظير تعبيه و يا خارج كردن كاتتر ادراری و يا انجام بررسي يورودينامیك در شرايطي كه ادرار بيمار از قبل عفوني نبوده باشد ضروری نيست. ولی در برخي شرايط پيچيده تر نظيرسيستوسكوپي همراه با دستكاري و يا بيوپسي پروستات و يا سنگ شكني برون اندامی، اعمال جراحي از طريق پوست و يا يورتروسكوپي پروفيلاكسي كوتاه مدت ترجيحا" با فلوروكينولونها مناسب است. (سیارک)
در مورد پروفيلاكسي در جراحيهای باز بايد در نظر داشت كه زخمها به صورت كلي به چهار دسته تقسيم میشوند كه در آنها مجاری ادراری تناسلي و يا گوارشی باز نمی شود. براي اين دسته از زخمها (clean) زخمهای تمیز پروفيلاكسي آنتی بيوتيكی توصيه نمی شود.
زخمهای غير عفوني هستند كه در آنها مجاری ادراری تناسلي و يا (clean contaminated) زخمهای تمیز آلوده دستگاه گوارش باز میشوند.كه در آنها شرايط استريل جراحي به هم میخورد. مثلا" زخم به محتويات دستگاه (contaminated) زخمهای آلوده گوارش ويا ادراری كه از قبل عفوني بوده آلوده میشود.
زخمهای عفوني ويا زخمهای قديمی حاوي نسوج نكروتيك هستند. (dirty) زخمهای كثيف براي موارد دوم و سوم پروفيلاكسي آنتی بيوتيكی توصيه میشود در حاليكه مورد چهارم نياز به درمان آنتی بيوتيكی دارد.
پروفيلاكسي آنتی بيوتيكی در موارد خاص:
الف) بيمارانيكه خطر اندوكارديت دارند:
اگرچه مجاری ادراری دومین محل شايع ورود باكتری در اندوكاديت است ولی بر اساس گايدلاين انجمن قلب آمريكا بيمارانيكه تحت اعمال جراحي ارولوژي قرار میگيرند نياز به پروفيلاكسي جهت پيشگيري از اندوكارديت ندارند.
ب) بيمارانيكه پروتزهای ارتوپدي دارند:
در بيمارانيكه بيش از دو سال از زمان تعبيه ايمپلنت گذشته باشد و خطر ابتلاي به عفونت به دليل مسايل جسمی بيمار (فاكتورهای میزبان) زياد نباشد، پروفيلاكسي آنتی بيوتيكی لازم نيست. در ساير موارد لازم است 2 گرم آمپي سيلين و 80 میليگرم جنتامايسين بين 30 تا 60 دقيقه قبل از جراحي تزريق وريدي گردد. د موارد حساسيت به آمپي سيلين میتوان 1 گرم وانكومايسين طي 1 تا 2 ساعت قبل از جراحي به آهستگي تزريق وريدي نمود.
عفونتهای مثانه:
(uncomplicated cystitis) سيستيت ساده اين بيماری در خانمها شايع است به گونه ايكه حدود 50 درصد خانمها در طول زندگي علايم آنرا تجربه میكنند. علايم بيماری و پس E.coli شامل ديزوري ، فركوئنسی ، اورجنسي ، درد سوپراپوبيك ، بوي بد ادرار ويا هماچوري میباشد. شايعترين عامل آن از آن ساير انتروباكترها هستند. در خانمهای جوان استافيلوكوك ساپروفيتيكوس دومین علت شايع است. براي تشخيص در يك خانم با علايم تيپيك آناليز ادراری جهت بررسي از نظر گلبول سفيد و باكتری كفايت میكند و نيازي به انجام كشت ادراری نيست.
انجام كشت ادراری در بيمارانيكه تشخيص بر اساس علايم بالينی مورد شك است و يا اخيرا" درمان آنتی بيوتيكی شده اند ضروری است. سيستيت حاد را بايد از ساير بيماریهایي كه ديزوري و علايم تحريكي ادراری ايجاد میكنند افتراق داد. اين بيماریها شامل:واژينيت، يورتريت يا ساير بيماریهای غير عفوني هستند كه باعث التهاب مثانه میشوند.
استفاده از آمپي سيلين و يا سفالكسين جهت درمان سيستيت به دليل مقاومت باكتریايي بالا توصيه نمی شود. جهت درمان سيستيت در مناطقي كه میزان مقاومت به كوتريموكسازول كمتر از 20 درصد است، اين دارو میتواند مناسب باشد. با توجه به شيوع بسيار پايين مقاومت به نيتروفورانتوئين، اين دارو به خصوص در مواردي كه سابقه آنتی بيوتيك تراپي اخير وجود داشته باشد بسيار مناسب است. (سیارک)
فلوروكينولونها گزينه بسيار مناسبي جهت درمان سيستيت هستند ولی براي پيشگيري از ايجاد مقاومت به آنها بهتر است استفاده از آنها محدود به مواردي شود كه بيمار به كوتريموكسازول حساسيت دارد و يا میزان مقاومت به كوتريموكسازول در منطقه بيش از 20 درصد است.طول دوره درمان براي سيستيت ساده در خانمها 3 روز و در آقايان 7 روز است. ويزيت مجدد و تكرار آزمايشات درصورت پاسخ به درمان در خانمهای جوان ضرورتي ندارد ولی در آقايان و خانمهای مسن ويزيت مجدد وتكرار آزمايشات كشت و كامل ادراری ضروری است.
باكتریوری بدون علامت:
وجود كشت مثبت ادراری ( بر اساس تعاريفي كه قبلا" ارائه شده) در بيماری كه هيچ علامت ادراری ندارد را باكتریوری بدون علامت میگويند. مطالعات نشان داده اند كه بجز براي خانمهای باردار ونيز بيماراني كه قرار است تحت اقدامات ارولوژي قرار گيرند، در ساير موارد بررسي از نظر وجود باكتریوری بدون علامت ويا درمان آن ضرورتي (Urologic intervention)ندارد.
مجاری ادراری (Complicated) عفونتهای پيچيده:
محسوب (Complicated) ، عفونت ادراری در بيماراني كه عوامل مخاطره آمیزي كه در ابتداي اين فصل ذكر شد را داشته باشندمیشود. از لحاظ بالينی اين بيماران ممكن است علايم خفيف تا بسيار شديد داشته باشند. نكات زير در درمان اين بيماران بايد مد نظر قرار گيرد.
1- در صورتي كه حال عمومی بيمار خوب است میتوان بيمار را به صورت سرپايي و ترجيحا" با فلوروكينولون درمان كرد.
2- طول دوره درمان حداقل 10 تا 14 روز است.
3- در صورت لزوم بيمار بايد بستري و آنتی بيوتيك وسيع الطيف وريدي شروع شود.شدن عفونت گرديده اند بايد در صورت امكان در اسرع وقت تصحيح گردند.
Complicated -4 علل زمینه اي كه منجر به بيمارني كه عفونتهای ادراری آنها به درمان طبي پاسخ نمیدهد و يا پس از قطع دارو مجددا" علامتدار میشوند معمولا" دچار يكي هستند. تعريف و اتيولوژي اين حالتها به صورت كامل در ابتداي اين فصل persistent و يا Unresolved از حالتهای عفونت بيان شده است. از لحاظ عملي در اين بيماران در صورتي كه در بررسي های اولیه علت مشخص نشود بايد بررسي كامل مجاری ادراری با سيستوسكوپي جهت بررسي مجاری تحتاني و سي تي اسكن و يا يوروگرافي وريدي و يا يوروگرافي رتروگراد براي بررسي مجاری فوقاني انجام شود.
تمرینات کگل برای جلوگیری از افتادگی مثانه
در خانمهای سالم نياز به بررسي كامل ندارند ولی در آقايان بررسي لازم است. براي (Reinfections) عفونتهای راجعه ادراری خانمها درصورتيكه طي 6 ماه دو بار يا بيشتر و طي 12 ماه سه بار يا بيشتر دچار عفونت ادراری شوند، میتوان به يكي از روشهای زير آنتی بيوتيك پروفيلاكتيك شروع كرد.در اين روش بيمار هر شب .
Low dose continuous prophylaxis-1 آنتی بيوتيك با دوز پايين به صورت مداوم ويا يك شب در میان دارو مصرف میكند. شايعترين داروهایي كه به اين منظور استفاده میشوند عبارتند از:200 میليگرم يا سفالكسين به میزان 250 / نيتروفورانتوئين با دوز 50 تا 100 میليگرم، كوتريموكسازول با دوز 40يليگرم.
در اين روش بيمار در صورت بروز علايم يك دوره سه .
self-start intermittent therapy -2 خوددرماني متناوب روزه درمان آنتی بيوتيكی مصرف میكند. آنتی بيوتيك مورد استفاده در اين روش بايد وسيع الطيف بوده و مقاومت دارويي كمی نسبت به آن وجود داشته باشد. فلوروكينولونها براي اين منظور بسيار مناسب هستند. همچنين به عنوان درمان جايگزين بيمار میتواند از كوتريموكسازول و يا نيتروفورانتوئين استفاده نمايد.
در اين روش بيمار بعد از هر بار نزديكي يك دوز .
postintercourse prophylaxis -3 پروفيلاكسي پس از نزديكي واحد آنتی بيوتيك استفاده میكند. آنتی بيوتيكهای مورد استفاده در اين روش عبارتند از: نيتروفورانتوئين،كوتريموكسازول، فلوروكينولونها و يا سفالكسين.
این پست را چگونه میبینید؟ برای شما مفید بود؟ لطفا با نوشتن کامنت در زیر ما را مطلع کنید. (سیارک)