ملانوما سرطان ناشی از جهش در سلول های رنگی انسان است. تومورهای بدخیم در این بیماری اغلب در غشای مخاطی بر روی پوست تشکیل می شوند. متاستازها می توانند تقریبا هر عضو را درگیر و به سرعت پیشرفت کنند. تشخیص در مراحل اولیه باعث افزایش شانس درمان موثر و طول عمر بیمار می شود.
طبقه بندی تومور
ملانوما تنها یک بیماری پوستی است، اما این دیدگاهی اشتباه است. سلول های رنگی تقریبا در سراسر بدن تقسیم می شوند. در آن صورت ممکن است ملانوم وجود داشته باشد. تومور در اندام های داخلی، چشم ها، پوست تشکیل شده است. با توجه به محل شکل گیری و حالت رشد، انواع مختلفی از ملانوم وجود دارد.
ملانوم پوست
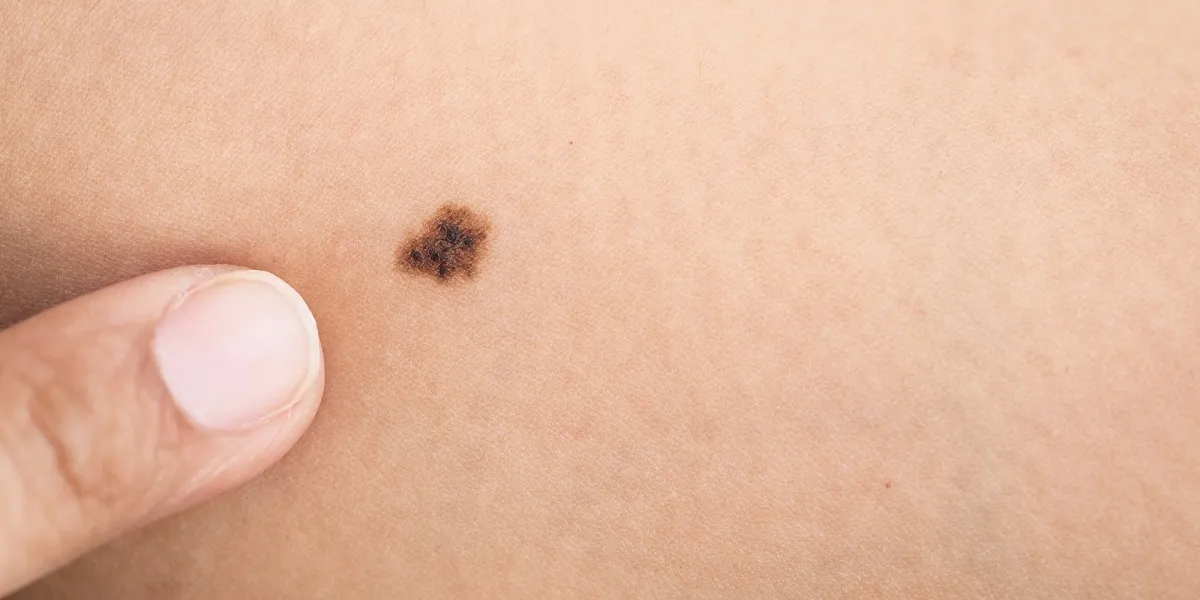
اغلب تومور روی پوست تشکیل می شود. این به خاطر این واقعیت است که بیشتر رنگهای قرمز در اپیتلیوم متمرکز هستند. تومور در پوست تمیز، در مکان های خال و نشانه های تولد تشکیل شده است. این بیماری با ظهور یک نقطه تاریک یا یکنواخت تاریک تشخیص داده می شود، پس از بیوپسی، می توانید به درستی تشخیص دهید.
ملانوم پوست (C43-C44 طبق ICD10) انواع سرطان را خلاصه می کند. نئوپلاسم ها بر اساس روش رشد در لایه های پوست طبقه بندی می شوند. تومور می تواند بر روی سطح گسترش یابد و پوشش ناحیه ای را افزایش دهد. و می تواند به صورت عمودی رشد کند و به داخل بافت نفوذ کند. اشکالی وجود دارد که در آن ضایعات روی سطح و عمق رخ می دهد.
پخش سطح
تقریبا در 75٪ از همه موارد اغلب شکل این بیماری است که تشخیص داده می شود.
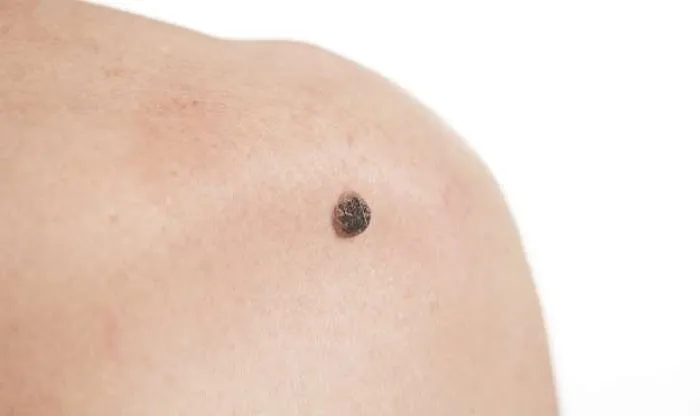
ملانوبلاستوما از یک نقطه کوچک رشد می کند، می تواند در هر جایی از بدن ظاهر شود. یک ذره کوچک و در نهایت قطر بزرگتر می شود. سطح تشکیل شده ناهموار و محدب است. رنگ می تواند از قهوه ای روشن تا سیاه باشد.
در مراحل اولیه، آن را در سطح بیش از حد رشد می کند و بهتر است در این مرحله درمان شود. در صورت عدم درمان بصورت عمودی رشد می کند و به لايه های پایین تر می رود. متاستاز به طور متوسط گسترش می یابد. تشخیص در مراحل نهایی شانس درمان موثر را کاهش می دهد. در مردان، بیشترین لکه در بدن ظاهر می شود، در زنان - در پاها. در بیشتر موارد، در افراد 30-50 ساله یافت می شود.
ملانوم ندولار
15تا 30٪ از بیماران ملانوم ندولار را تجربه می کنند. تومور، مانند سایر اشکال، در پوست تمیز و به جای تشکل های دیگر شکل می گیرد. در خارج از آن، به نظر می رسد پلاک تاریک با لبه های دندانه ای و براق روی سطح است. رنگ - آبی تیره، سیاه و قرمز تیره است.به سرعت در سطح پوست رشد می کند. معمولا در مرکز رشدی است که به نظر می رسد مانند یک خال است که یک نقطه تاریک را احاطه کرده است.
این فرم ویژگی های خاص خود را دارد:
بدون رفتن به داخل بافت رشد می کند.
بیشتر در افراد بالای 50 سال رایج است.
این شکل ممکن است به دلیل عدم وجود ملانین بی رنگ باشد
زخم ها ممکن است در ناحیه تومور وجود داشته باشد.
در مردان این بیماری 2 برابر بیشتر از دختران رخ می دهد. اغلب، ملانوما بر روی بدن شکل می گیرد، به ندرت در سر و اندام است. سرطان به سرعت پیشرفت می کند، بنابراین تشخیص زودهنگام برای نجات بیمار ضروری است.
ملانوم آکرال لنتیجینوس
در سال 2015، ملانوما acroliginous حدود 5٪ از همه موارد این نوع سرطان را تشکیل می دهد. انتقال به مرحله توسعه یافته 2-3 سال طول می کشد.ملانوما acroliginous می تواند در پا، کف دست ها و در صفحات ناخن تشکیل شود. نوع سرطانی Acrolingetized در افراد مبتلا به پوست تیره شایع تر است.
لنتیگو
Lentigo : نقطه ای بر روی پوست یک سایه قرمز یا قهوه ای تیره است. در مراحل ابتدایی، شبیه یک کرم یا یک خال کوچک است. با پیشرفت بیماری، منطقه ضایعه افزایش می یابد. این شکل از ملانوم ممکن است به رشد عمودی تبدیل نشود، نه متاستاز. اگر لنتیگو به طور دائم مجروح شود و یا زمانی که در تماس و مالش با پارچه لباس و یا کمربند قرار گیرد، خطر تبدیل به تومور بدخیم افزایش می یابد. در مناطق آزاد که آسیب ندیده اند، lentigo می تواند برای بسیاری از سالها خوش خیم باشد.
ویژگی های Lentigo:
رنگ ناهموار با تکه های تیره
بدون درد
خارش
بسیار آرام رشد می کند
متاستازها از طریق خون و لنفاوی گسترش می یابد، بنابراین هر عضو می تواند تحت تاثیر قرار گیرد. اگر نقطه جدید خراشیده شود - این اولین دلیل برای تماس با یک متخصص انکولوژی یا متخصص پوست است .
آکروماتیک
کمترین نوع تومور، اما همچنین یکی از خطرناک ترین نوع ملانوما است. این بیماری در 2 تا 4٪ موارد ملانوم و اغلب در کودکان و بزرگسالان با پوست روشن رخ می دهد. یکی از ویژگی های متمایز شکل آکرومراتیک، عدم رنگ است. لکه ها سفید یا با نور صورتی و قهوه ای هستند.
متاستازها نیز از طریق خون و مسیرهای لنفاوی عبور می کنند. خطر این بیماری این است که در مراحل اولیه رشد بیمار از این مشکل آگاه نیست. وضعيت سلامت تغيير نميکند.به همین علت، سرطان در مراحل بعدی تشخیص داده می شود، که به احتمال زیاد باعث شانس در درمان موثر می شود. ملانوبلاستوما به سرعت در حال پیشرفت است، درد و خونریزی در مرحله رشد فعال ظاهر می شود. دو علت وجود دارد که باید با یک متخصص پوست تماس بگیرید: گره های بزرگ لنفاوی و ظاهر یک نقطه در هر قسمت از پوست یا غشای مخاطی.
ملانوما در سایر قسمتهای بدن
از آنجاییکه تومورها در قسمتهای مختلف بدن ظاهر می شوند، با محل تشکیل تشخیص داده می شوند. ملانوم شبکیه، بافت نرم و غشاء مخاطی پیدا شده است. از نظر علائم و تشخیص، آنها بسیار متفاوت از سرطان پوست نیستند. در روش های درمان و کلینیک تفاوت وجود دارد.
آسیب چشم
Lentigo اغلب در ناحیه چشم ظاهر می شود. همراه با ناراحتی، سپس خونریزی و از دست دادن بینایی. در ناحیه نقاط ضایعه ظاهر می شود که در نهایت به گره ها تبدیل می شود. افراد مسن تر از 70 سال و بالاتر در معرض خطر هستند، اگر چه در جوانان گاهی اوقات چنین پاتولوژی را تشخیص می دهند. تشخیص زودهنگام و درمان، تقریبا 100٪ بقای بیمار را تضمین می کند. اگر تشکیل در مرحله رشد عمودی تشخیص داده شود، 15 تا 20 درصد از بیماران زنده می مانند.
Lentigo به آرامی پیشرفت می کند، به علت ناراحتی، بیماران در اکثر موارد به موقع به دنبال کمک هستند. درمان شامل جراحی به اضافه رادیوتراپی یا شیمی درمانی است.
ملانوم بدخیم
ملانوم بدخیم بر آپوئولوز و رباط ها تاثیر می گذارد. Aponeurosis یک لایه از کلاژن و الاستیک است که پوشش حفره شکمی، پشت، کف دست و غیره را پوشش می دهد. ملانوم لیگامان و آپوئولوز، مانند سایر انواع سرطان، بیشتر در سالمندان دیده می شود. اما مواردی وجود دارد که نوزادان و نوجوانان از این نوع سرطان مرده اند. در مراحل اولیه رشد، می توان با یک واکنش آلرژیک اشتباه گرفته شود، علائم عبارتند از:
ظاهر شدن لکه های روی پوست
خارش
درد عضلانی
ضعف
در مراحل ابتدایی درمان آسان تر است که بیمار احساس درد پایدار و درخواست کمک می کند. اگر نئوپلاسم باعث متاستاز شود، بر روی بافت عضلانی و سیستم عصبی مرکزی تاثیر می گذارد.
ضایعات غشای مخاطی
هر گونه ملانوم ممکن است در مخاط بینی ظاهر شود، در حدود 5٪ موارد رخ می دهد. با توجه به محلی بودن، ولووواژینال، نازوفارنکس و رکتال مشخص می شوند. اولین بار در پوسته اندام های تناسلی در زنان شکل می گیرد. نازوفارنکس - در دهان، بینی، گلو شکل می گیرد. یا روی دیواره های راست روده و مقعد تاثیر می گذارد. علائم مشابه با سایر انواع ملانوبلاستوما هستند. این موارد عبارتند از: ظاهر یک نقطه یا برآمدگی روی غشای مخاطی، خارش و خونریزی.
بیماران همیشه نمی توانند مشکل را در اولین مرحله توسعه تشخیص دهند. چنین سرطانی توسعه می یابد و متاستاز می کند.
اتیولوژی
این بدان معنا نیست که ما این پاتولوژی را به خوبی مطالعه کرده ایم. به عنوان مثال، به علت اینکه به نظر تومور می رسد، ده ها سوال باز می شود. دانشمندان تعدادی از مفروضات را مطرح کرده اند، برخی از آنها توسط جامعه پزشکی پذیرفته شده اند، برخی منتظر تایید هستند. به خوبی ثابت شده است که علت اصلی جهش در DNA ملانوسیت ها است.
وراثت، اختلالات در سیستم غدد درون ریز و استفاده ی زیاد از آفتاب به عنوان یک عامل برای تشکیل ملانوما است. اگر یک فرد با اتخاذ چندین عامل مصونیت را کاهش دهد ، خطر حتی افزایش می یابد.در گروه ریسک ویژه علاوه بر افراد سفید پوست، کسانی هستند که ملانوما را درمان کرده اند. آموزش ممکن است دوباره در همان محل یا در قسمت دیگری از بدن ظاهر شود.
مکانیسم توسعه ملانوما
Melanoblastoma هنگامی رخ می دهد که ملانوسیت ها به سلول های سرطانی تبدیل می شوند. دلیل این پدیده، نقص مولکول های DNA در سلول های رنگدانه است که تحت تأثیر عوامل خاص، مانند آفتاب سوختگی، وجود دارد. سلول ها به صورت تجمع ذرات رنگی ایجاد می شوند. آنها نمی توانند حرکت کنند.
در درک رشد ملانوم، دو عامل مهم هستند: رشد عمودی و شعاعی. این همه با این واقعیت آغاز می شود که سلول های رنگدانه سابق در ضخامت اپیدرم و لایه های بالای درم گسترش پیدا می کنند. در خارج، به نظر می رسد یک نقطه در حال افزایش است. سپس فاز رشد عمودی، زمانی که تومور نفوذ به لایه های عمیق تر پوست می کند. در مرحله اول، سلول ها قادر به متاستاز نیستند، و در طی حمله به لایه های پایین تر، آنها متاستاز تولید می کنند.
متاستازها از طریق بدن به دو طریق گسترش می یابد: با جریان خون و جریان لنفاوی. با توجه به اینکه سیستمهای گردش خون و لنفاوی کل بدن را پوشش می دهند، تومور می تواند بر روی هر عضو ظاهر شود. گسترش متاستاز منجر به مرگ می شود.
عوامل موثر
یک جهش در DNA برای توسعه پاتولوژی کافی نیست یک تحریک کننده باید به این عامل بپیوندد. لحظات خطر که به عنوان عوامل بیماری شناخته می شوند، عبارتند:
افراد با پوست روشن و چشم های روشن اغلب از این بیماری رنج می برند. برعکس، افراد مبتلا به پوست تیره و چهره نژاد Negroid حداقل تحت تاثیر این مشکل قرار دارند.
قرار گرفتن در معرض اشعه ماوراء بنفش به عنوان عامل اصلی بیماری محسوب می شود. در همان زمان، هر دو نور طبیعی خورشید و برنزه خطرناک است.
وراثت استعداد ردیابی در افرادی که سابقه خانوادگی آنها / وابستگان با ملانوم است.
آسیب به خال و نشانه های تولد(ماه گرفتگی).عوامل موثر عبارتند از: آسیب، قرار گرفتن در معرض برنزه شدن و نور خورشید، اختلالات در سیستم غدد درون ریز، عوامل ارثی.
این عوامل را می توان به سن وابسته دانست، زیرا افراد مسن بیشتر از ملانوم رنج می برند. اعتقاد بر این است که این به دلیل انباشت عوامل در طول دهه ها است.
نقش وراثت در بیماری ملانوما
در سوئد، یک مطالعه مستقل انجام گرفت که شامل 79،060 نفر مبتلا به ملانوم بود. از اینها، تنها 9٪ ارثی بودند. با وجود چنین نرخ پایین، تومور به ارث می رسد. فرض بر این است که یک فرد به نقض سرکوبگرها، که مسئول سرکوب فرآیندهای انکولوژیک هستند، به ارث می برد. از افراد مبتلا به سرطان ارثی، 92٪ از آن خانواده ها بود که در آن 2 مورد ملانوما وجود داشت. 8٪ دیگر به کسانی که 3 یا تعداد بیشتری موارد در سابقه خانوادگی دارند، کاهش یافته است. دانشمندان همچنین دریافتند که در خانواده هایی که دارای ملانوما هستند، خطر ابتلا به انواع دیگر سرطان در سابقه بیماری به طور قابل توجهی بالاتر است.
آیا بیماری ملانوما مسری است؟
هیچ نوع سرطان، از جمله ملانوم، از بیمار به فرد سالم قابل انتقال نیست. تنها استعداد ژنتیکی در خانواده منتقل می شود.
علائم
به دلیل تشکیل سلول های سرطانی جدید در آن منطقه، خارش دارد.
هیچ مویی روی سطح nevus وجود ندارد.
زبری لبه های تشکیل شده نشانه ای از ظهور سلول های سرطانی جدید و جوانه زنی آنها در پوست سالم است.
خال در اطراف nevus.
ظاهر مرطوب، خونریزی و ترشح - به علت تخریب سلول های سالم است. لایه بالا شکسته شده است، لایه های عمیق تر در معرض قرار دارند.
مراحل رشد تومور
در پزشکی، برای طبقه بندی مراحل ملانوما یک طرح پیچیده استفاده می شود. برای درک ساده تر، از قوانین دو دانشمند آمریکایی استفاده کنید: برسلو و کلارک. سیستم TNM همچنین مرحله پیشرفت را توضیح می دهد.
توسط کلارک
توزیع کلارک نشان می دهد که عمق این تومور به رشد عمودی نفوذ کرده است. وقتی که سلولهای سرطانی نفوذ می کنند، 5 مرحله رشد وجود دارد:
فقط در اپیدرم (بر روی سطح)
درم پاپیلری (تحت اپیدرم)
درماتیک رتیکولار (تحت پاپیلاری)
درم عمیق
لایه چربی زیر جلدی.
لایه های پوستی که شکل گیری آن را تحت تاثیر قرار می دهند، بدتر از پیش آگهی بیماری است.
توسط BRESLOW
دومین ساماندهی عمومی نشان دهنده ضخامت تومور است. این شاخص خطر کلی بیماری را تعیین می کند. آموزش گسترده تر، خطر ابتلا به متاستاز بالاتر است. توزیع برسلو Melanoma نازک (0.75 میلی متر)، متوسط (0.76-3.99 میلی متر)، عمیق (بیش از 4 میلی متر) تولید می کند.
TNM
طبقه بندی TNM توسط کمیته تحقیق مشترک سرطان آمریکا ایجاد شد. چنین سیستمی در مقایسه با سیستم های Breslow و Clark پیشرفته تر و پیچیده تر است. تومور شامل سه دسته است: T، N و M. آنها به این معنی است:
T - توصیف تخریب بافت داخلی است. این دسته از عدد از 0 تا 4 بیان می شود. شاخص بالاتر، شرایط سخت تر است. حروف "a" یا "b"، که نشان دهنده حضور میتوز هستند، می تواند به تعداد باشد.
N - توصیف توزیع ذرات تومور در جریان لنف، که در آن آنها در وهله اول قرار می گیرند. این یک عدد از 0 تا 3 است.
M - تعیین گسترش متاستاز به اندام های داخلی است. برای انجام این کار، تشخیص با بیوپسی را انجام دهید.
دوره ملانوما
مانند هر بیماری ملانوبلاستوما بعد از ظاهر شدن به تدریج توسعه می یابد.ملانوما دارای یک مرحله از علائم اولیه، رشد فعال، اثرات غیر قابل برگشت است. مطالعه پاتوژنز به تعیین مرحله و تعیین استراتژی درمان کمک می کند.
در مرحله "nucleation"، سرطان به راحتی تشخیص داده می شود، زیرا عملا علائم ملموس ندارد. در این لحظه، سلول ها فقط به سلول های تومور تبدیل می شوند، و ملانین را جمع می کنند. به تدریج، مو های این محل میریزد و خارش دارد. در پوست یا غشای مخاطی ممکن است یک لکه با برآمدگی یا بدون برآمدگی دیده شود.
در مراحل اولیه، ظهور یک یا چند تکه تیره در عدسی چشم مشخصه ضایعه چشم است. چشم آبدار، دردناک و قرمز است. هیچ تغییری در وضعیت سلامت بیمار وجود ندارد. این مرحله می تواند از چند ماه تا چند سال ادامه یابد.
Acral lentiginous برای ده سال در دوره کمون باقی می ماند. اگر عوامل تحریک کننده بر بدن تاثیر بگذارد، آسیب شناسی سریعتر پیش می رود.
متاستاز
متاستازها بر اندام و سیستم تأثیر می گذارد. اغلب آنها در مغز، غدد فوقانی، ریه ها یافت می شوند. شیمی درمانی و پرتودرمانی همیشه نتیجه موثری را ارائه نمی دهد. بنابراین، مهم است که به موقع برای هر گونه تغییر در پوست تماس با پزشک تماس بگیرید.
تشخیص ملانوما
تشخیص در چند مرحله انجام می شود. اولین آزمایش یک معاینه پزشکی است، شما می توانید با یک متخصص پوست یا انکولوژی تماس بگیرید. پزشک باید خال یا لکه های مشکوک را بررسی کند. در حال حاضر در مرحله معاینه، می توان تعیین کرد که آیا خوش خیم یا بدخیم است . اگر رنگ، قطر یا شکل آن باعث سوء ظن یک پزشک شود، فرد باید معاینات اضافی را انجام دهد.
روش تشخیص ملانوما
برای ایجاد ماهیت بیماری و تمایز از سایر بیماری ها، از سه روش استفاده می شود:
CLSM
میکروسکوپ اسکن لیزر Confocal یک تکنیک است که لایه های پوست را در یک تصویر نشان می دهد. در عین حال، یکپارچگی اپیتلیوم نقض نمی شود. آمارها نشان می دهند که تشخیص صحیح با استفاده از CLSM در 88-97٪ موارد وجود دارد. معاینه حتی در مرحله اول موثر است.
درماتوسکوپی
درماتوسکوپی در رابطه با CLSM یا بیوپسی استفاده می شود. برای این روش، پزشک از یک درماتوسکوپ استفاده می کند - یک دستگاه برای بزرگنمایی مکرر. با این کار، شما می توانید تقارن را به روشنی بررسی کنید. اما عمق ضایعه را نمی توان به این طریق دیده دید.
بیوپسی
برای تشخیص نهایی می تواند پس از بیوپسی استفاده شود. در این روش یک تکه بافت از مرکز بافت بیمار برداشته می شود. این ماده تحت یک میکروسکوپ بررسی می شود و ماهیت تومور را مشخص می کند. اما نمونه گیری بافت از ملانوم می تواند وضعیت را تشدید کند، بنابراین بیوپسی تنها در صورتی مجددا تجویز می شود که روش های تشخیصی دیگر پاسخ قطعی ندهد.
چه آزمایشهایی برای بیوپسی ملانوما باید انجام شود
برای به دست آوردن تصویر کامل، تجزیه و تحلیل کلی ادرار و خون، سونوگرافی شکم ، MRI مغز و نخاع تجویز می شود.
روش های درمان ملانوما
درمان شامل جراحی حذف منطقه آسیب دیده است. یک مجموعه از روش ها و داروها به عملیات اضافه می شود. برای مبارزه با متاستاز، تشعشع و شیمی درمانی مورد نیاز است. حذف ملانوما تنها تحت بیهوشی عمومی انجام می شود و بافت های سالم را تحت تاثیر قرار نمی دهد. این اجازه می دهد تا پوست سریع تر بهبود یابد و مانع از متاستاز شود. این عملیات همچنین لایه های عمیق را حذف می کنند. استفاده از جراحی پلاستیک برای از بین بردن محل ضایعات استفاده می شود.
تجویز داروهای ایمن سازی برای پیشگیری از عود بیماری استفاده می شود. همچنین هورمون درمانی برای مبارزه با سرطان مفید است. اغلب تاموکسیفن تجویز می شود (نمی توان مستقل مصرف کرد). شیمی درمانی یک درمان دارویی است.
در مراحل اولیه بیماری جراحی کافی است. گاهی اوقات ایمولومولاتورها برای جلوگیری از عود مجدد تجویز می شوند. از مرحله سوم، ما نیاز به رویکرد یکپارچه با استفاده از شیمی درمانی داریم. هیچ روش مقابله با ملانوم در خانه نمی تواند جایگزین روش های پزشکی شود.
خطر بیماری ملانوما در چیست؟
تنها خطر ملانوم متاستاز (انتقال سلولهای سرطانی به بافتهای دیگر بدن ) است. از کار افتادن اندام های داخلی منجر به ملانوم متعدد می شود و بر مغز، کبد، ریه تاثیر می گذارد. سلول های تومور بسیار سریع تقسیم می شوند - این یکی دیگر از خطرات آسیب شناسی است. برای رسیدن به جریان لنفاوی، سرطان نیاز به غلبه بر مانع تنها سه میلی متری دارد. همچنین این نوع سرطان در مراحل اول به ندرت مشکوک هستند. و در آخرین مراحل، احتمال موفقیت درمان بسیار کم است.
امید به زندگی و آمار بقای
بقا بستگی به مرحله سرطان، محل و نژاد آن دارد. در نژاد آفریقایی، نرخ بقای پنج ساله 63٪ است، در سفیدپوستان - 93٪. همچنین زنان از اثر ملانوم تقریبا دو برابر بیشتر نسبت به مردان میمیرند. در مرحله اول، میزان بقای ده ساله 86 تا 95 درصد، در مرحله دوم - 40-67 درصد، در سومین مرحله - 24-43 درصد است. در همان زمان، در مرحله III A، احتمال زنده ماندن بالاتر از II است. در مرحله آخر، 10 تا 20 درصد از بیماران زنده می مانند.
امید به زندگی به عوامل بسیاری بستگی دارد . ممکن است 6 ماه یا شاید 10 سال باشد. اما مطمئنا می توان گفت که دسترسی به موقع به پزشک و درمان از مرحله اول، بقا را تقریبا 100٪ تضمین می کند.