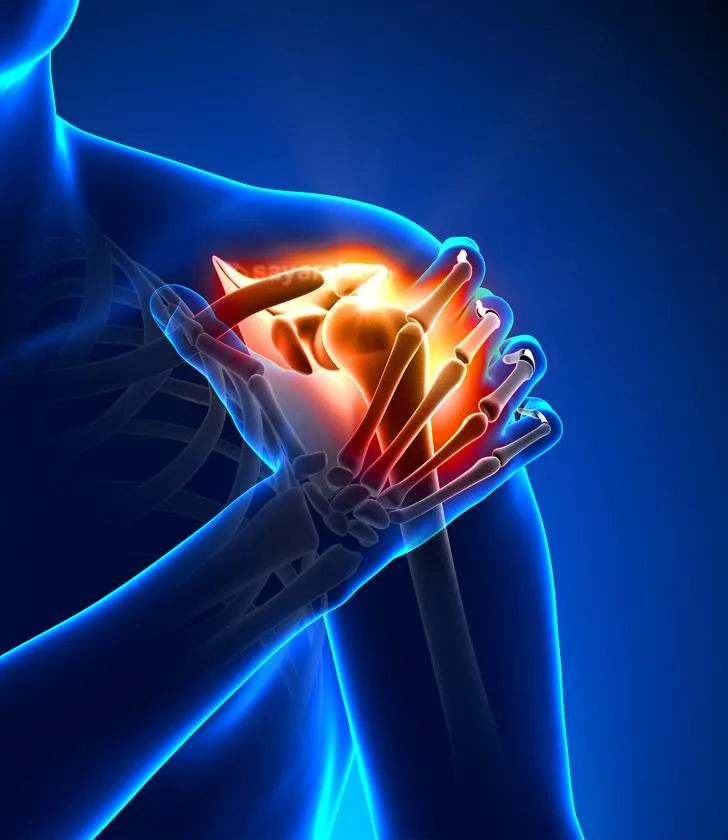
گاهی اوقات اتفاق می افتد که شب همه چيز خوب است: هفته کاری تمام شده است،هوا عالی است. غذای خوشمزه و سرگرمی تا نيمه شب ادامه دارد، اما صبح روز بعد، فرد با درد در انگشت بزرگ، يا محل اتصال انگشت بزرگ به پا، بيدارمی شود، مفصل قرمز، متورم و داغ است و درد و رنج غير قابل تصور و تحمل می شود.اين اغلب اولين آشنایی با حمله نقرس است.
نقرس چیست
نقرس بیماری خاصی در مفاصل بزرگسالان است که ناشی از اختلال در فرآیندهای متابولیک، اختلال متابولیسم ترکیبات پورین و انباشت زیاد اسید اوریک در بدن است. این بیماری خطرناک است، زیرا نه تنها در مفصل، بلکه بر کلیه ها نیز تاثیر می گذارد.
برای اولین بار از نظر علمی، نقرس در سال 1865 شناسایی شد. توضیحاتی کافی توسط توماس Sendegam نوشته شده است، که براساس تجربیات شخصی او (که 30 سال از آن بیماری رنج برده بود)، بیماری را توضیح می دهد، علائم و نحوه حملات حاد بیماری . پیش از این، نقرس به عنوان "بیماری پادشاهان" شناخته می شد. علت اصلی وقوع این حوادث ناشی از مصرف بیش از حد نوشیدنی های الکلی و مواد غذایی بود.
شایان ذکر است که مردان پس از 40 سال و زنان در دوره یائسگی بیشتر مستعد ابتلا به این بیماری هستند. هر دو مفاصل روی پاها و مفاصل در دست ها تحت تاثیر قرار می گیرند.
مهم است که قبل از اینکه بیماری به مرحله مزمن برسد، نقرس را به موقع تشخیص دهید.
در پزشکی مدرن، نقرس یک بیماری نادر است. در اروپا، این بیماری را می توان در 2 درصد از جمعیت دید.
در مردان، بیماری بیشتر شایع است، زیرا بیماری آنها عمدتا پس از 40 سال و در زنان تنها پس از 55 (پاتوژنز
یائسگی است، به عبارت دیگر اثر استروژن بر روند دفع اسید اوریک از بدن می باشد که در دوران یائسگی تولید استروژن متوقف می شود). در جوانان، نوجوانان و کودکان تقریبا این بیماری اتفاق نمی افتد.
امروزه، با نقرس، دو نوع آسیب مفصلی تجسم می شود: تیفی مفصلی(ذخایر محلی اسید اوریک) و periarticular و آرتروز نقرسی حاد. فرم ثانویه در میان بیماران شایع تر است.
این بیماری به طور ناگهانی گسترش می یابد، اولین تظاهرات ناگهانی و اغلب در شب رخ می دهد، همراه با درد های بسیار شدید.
سوء تغذیه، overeating، اضافه بار فیزیکی، جراحی مشترک، استرس، نوشیدن بیش از حد، تروما و اختلالات روانی و جسمی می تواند باعث پیشرفت بیماری شود. درد در شروع یک دوره کوتاه مدت (یک یا دو ساعت) شروع می شود. اغلب موارد (در 90 درصد موارد) مفاصل انگشت پا تحت تأثیر قرار می گیرند. موارد رایج تظاهرات روی زانو، قوزک پا، مفاصل مچ پا. مفاصل اندام فوقانی حداقل تحت تاثیر قرار می گیرند.
نقرس بر روی ستون فقرات و مفصل ران معمولا یک رخداد نادر است. التهاب نوع آرتریتیک نیز ممکن است بر روی پوست و بافت های پیرامون رخ دهد - درد شدید با نقرس احساس می شود، تب با نقرس در محل التهاب، تورم و قرمزی ظاهر می شود. پوست در منطقه درد درخشان، کشیده و حساس است. در طول دوره افزایش درد، افزایش ESR در خون، تعداد لکوسیت، و همچنین لرز و تب وجود دارد.
هنگام انجام میکروسکوپی مایع سینوویال، شکل کریستال یورات سدیم به شکل تیز نشان داده می شود. این تظاهر را می توان در 95 درصد از بیماران مشاهده کرد.
برای قرن ها، تلاش برای مقابله با این بیماری، استفاده از خون طوطی ها، سحر و جادو و ... بی نتیجه بود، ما تنها یک مجموعه موثر از روش هایی که به بهبود روند فرایند متابولیک و کاهش التهاب کمک می کند را ایجاد کرده ایم.
علل نقرس
تاثیر ژنتیک در نقرس
بر اساس نتایج تحقیقات، تا 80 درصد افراد مبتلا به نقرس دارای سابقه خانوادگی بیماری هستند و این امر با وجود آنزیم معیوب در بدن ( پروتئین ) که تاثیر منفی روی پورین دارد.اول از همه، اين عوامل ژنتيکی است که مستعد ابتلا به انباشت اسيد اوريک می باشد (نقرس اغلب ژنتيکی است). علاوه بر اين، ديابت، نارسایی کليه و چاقی، نقرس را بدتر می کند. بر اين اساس، برای درمان موفق نقرس، اين بيماری ها نيز بايد تحت کنترل قرار گيرد.
ناثیر جنس و سن در نقرس
بیماری در نیمی از مردان شایع است. فرآیندهای التهابی مفاصل روی انگشتان، انگشتان پا، در مفصل زانو - به عبارت دیگر، آرتریت مفاصل در مردان عمدتا در سن 40 سالگی رخ می دهد. علت، فشار خون بالا، چاقی، سوء مصرف الکل، و کلسترول بیش از حد است .
در افراد سالمند ، جنس بسیار مهم نیست، زیرا بیماری در زنان و مردان به طور مساوی تقسیم می شود و علت ممکن است مصرف داروهای دیورتیک در طول درمان نارسایی کلیه باشد.
بیشتر مردان در منطقه خطر قرار دارند، زیرا درصد اسید اوریک در زمان بلوغ به طور قابل توجهی در بدن افزایش می یابد و در سن 30 سالگی می تواند 7 mg / dl باشد. زنان قبل از یائسگی به ندرت علائم بیماری را احساس می کنند، پس از یائسگی، مقدار استروژن کاهش می یابد و اسید اوریک در بدن افزایش می یابد. در 80 سالگی، آرتریت مفاصل در بیماران زن شایع تر است.
تاثیر وزن در نقرس
هر گرم اضافی خطر را افزایش می دهد. وزن بدن به طور مستقیم با مقدار اسید اوریک در بدن ارتباط دارد. در کودکان با بیش از حد معمول در وزن، احتمال بالقوه به دست آوردن آرتریت مفاصل پس از بلوغ وجود دارد.
مصرف الکل و نقرس
الکل بیش از حد بدن را از دفع اسید اوریک جلوگیری می کند.
آيا ارتباطی بين مصرف الکل در ديروز و حمله نقرس وجود دارد؟ البته وجود دارد! اين بيماری با رژيم غذایی و نوشیدنی های با کالری بالا مرتبط است.
تحقيقات جدید همچنين تاييد می کند که مصرف بيش از حد غذاهای سرشار از پورين ها می تواند منجر به بالا رفتن شديد در سطوح اسيد اوريک - مجرم اصلی نقرس شود و با کريستال شدن پس از آن، معمولا در مفاصلی که از قلب دورتر هستند روی می دهد. کريستال اسيد اوريک بسيار شبيه به ستون کاکتوس است. آنها بافت های اطراف را تحريک می کنند و يک واکنش التهابی قوی ايجاد می کنند.
رژیم غذایی در بیماری نقرس
مصرف غذاهای پرانرژی می تواند منجر به شیوع نقرس شود یا وضعیت را تشدید کند. این محصولات عبارتند از: ماهی کولی ، مارچوبه، قلوه، گوشت گاو، مغز، لوبیای خشک شده و نخود فرنگی ، محصولات گوشتی، چاودار، شاه ماهی ، جگر ، ماهی خال مخالی ، قارچ، ساردین ، مارچوبه و شیرینی هستند و نوشابه های شيرين که اغلب با شربت ذرت شيرين شده است و حاوي مقدار زیادی فروکتوز است فروکتوز، که در کبد تجزيه می شود به عنوان يک محصول جانبی، اسيد اوريک را به وجود می آورد
و علاوه بر سودا، غذاهای دريايی، يعني همه سخت پوستان دريايی که دارای پوسته سخت هستند مثل خرچنگ، لابستر، میگو و صدف باعث تحريک نقرس می شوند . گوشت قرمز و به ويژه عصاره يا آب گوشت - جگرسياه، جگر سفيد يا شش، کليه، قلب، سوسيس، کالباس و همچنين ماهی های کنسرو شده مانند ساردين ها تون، anchovies(ماهی کولی) و شاه ماهی دارای اسيد اوريک بالا هستند.
رژيم غذایی بسيار مهم است، اما بايد منطقي و مناسب انتخاب شود. منع مصرف اسيد های رژيمی زیادی در مورد نقرس وجود دارد. به عنوان مثال: گوجه فرنگی باعث تشدید نقرس می شود اما نقرس از شراب قرمز توسعه می يابد. در حقيقت ثابت شده آبجو و نوشيدنی های الکلی از قوی ترين تحريک کنندگان نقرس هستند.
رژیم غذایی در تظاهرات اولیه این بیماری موثر است. رایج ترین و موثر ترین رژیم غذایی برای نقرس، رژیم غذایی است که توسط Pevsner توسعه یافته است. در میان قواعد اصلی با توجه به Pevzner، شایان ذکر است: جیره روزانه باید حداقل 4 وعده غذایی داشته باشد همه ماهی ها و محصولات گوشتی نیاز به آب پز شدن دارند، در روز مجاز به مصرف گوشت و محصولات ماهی در حجم بیش از 150 گرم و بیش از 3 بار در هفته نیستید یک بار در هفته شما نیاز به انجام تخلیه کامل بدن با کمترین میزان کالری و 2.5 لیتر آب در روز هستید.(یک روز تقریبا به حالت گرسنگی)
رژیم غذایی نقرس به معنای حداکثر رد محصولات ازفرآورده های حیوانی (به جز محصولات لبنی) است. جیره حداکثر شما نیاز به اشباع با سوپ سبزیجات، آب، ژله ، نوشیدنی میوه ، کمپوت ، غلات و حبوبات است .
در نقرس، مهم است که یک رژیم غذایی را شروع کنید، از گروه های غذایی بدون محتوای پورین های مختلف شروع کنید. این محصولات با نقرس مقابله می کنند.
در میان محصولات با محتوای بالا و قابل توجه پورین: میگو ، ماهی خال مخالی، ساردین، حبوبات، کبد است
در میان محصولات با محتوای متوسط پورین: ماهی و گوشت مرغ است.
خاویار، آجیل، شیر، تخم مرغ، غلات، سبزیجات، عسل و میوه ها در میان مواد غذایی هستند که می توانند با نقرس تحمل شوند (پورین کم).
تداخل داروها با بیماری نقرس
نوع دیورتیک (ادرار آور)، یعنی دیورتیک ها، به طور مستقیم به توسعه آرتریت مرتبط است.
در میان داروهای دیگر که باعث توسعه بیماری می شوند، قابل توجه است:
پری آمینامید - برای درمان سل
اسید نیکوتینیک - برای حذف کلسترول اضافی از خون استفاده می شود.
آسپرین - فرایندهای طبیعی دفع اسید اوریک را مهار می کند و در نتیجه باعث ایجاد هیپوئوریکمی می شود.
سیکلوسپورین یک داروی مورد استفاده برای سرکوب سیستم ایمنی بدن در طی درمان برخی بیماری های خودایمنی است و به عنوان دارو برای جلوگیری از رد پیوند اعضای بدن استفاده می شود.
لوودوپا - مورد استفاده برای درمان
پارکینسون است.
مشکلات دیگر سلامت یک علت رایج نقرس در افراد مسن این است که کلیه ها نمی توانند سموم بدن را از دفع کنند.
مشکلات دیگری که ممکن است به نقرس کمک کنند عبارتند از:
فشار خون بالا، هیپوتیروئیدی (
کم کاری تیروئید)،
پسوریازیس، HA یا برخی از انواع سرطان، و همچنین بعضی از اختلالات ارثی که در آن آنزیم که به کنترل اسید اوریک کمک می کند از دست رفته یا به درستی کار نمی کند.
مراحل آرتروز نقرسی
چهار مرحله است که کارشناسان برای طبقه بندی شدت نقرس استفاده می کنند. با مدیریت مناسب شیوه زندگی و درمان مناسب، می توانید علائم نقرس را کنترل کنید، از حملات آینده جلوگیری کنید و از آسیب های مفصلی جلوگیری کنید.
مرحله 1 - هيپراوريسم بدون علامت
در این مرحله، فرد بدون علائم نقرس، اما سطح اسید اوریک بالاتر از mg / dl 6.0 است. درمان معمولا مورد نیاز نیست بسیاری از افراد ممکن است سال ها قبل از اولین حمله خود سطح اسید اوریک بالا داشته باشند، بنابراین نظارت منظم بر سطوح اسید اوریک و حفظ رژیم غذایی سالم و تنظیم شیوه زندگی می تواند به کاهش حملات آینده کمک کند. نه همه بیماران مبتلا به سطوح بالای اسید اوریک، نقرس دارند، اما نظارت بیشتر این سطح، احتمال را کمتر می کند.
مرحله 2 - نقرس حاد
در این مرحله، کریستال هایی که در مفاصل ساخته می شوند، فعال می شوند و موجب شدت درد و تورم شدید در مفصل می شوند. درد حتی بدون درمان به مدت سه تا ده روز نیز از بین می رود. مهم است که پس از اولین حمله با دکتر مشورت کنید.
مرحله 3 - نقرس ایدیوپاتیک
در این مرحله، فرد بین شیوع نقرس است. نقرس ایدیوپاتیک زمانی معین می شود که مفاصل به طور معمول عمل می کنند. با این حال، حتی زمانی که علائم وجود ندارد، بارگیری مداوم کریستالهای اسید اوریک شروع به جمع شدن می کند. اگر میزان اسید اوریک به mg / dl 6.0 کاهش یابد، احتمال بروز نقرس بیشتر و بصورت دردناک ادامه دارد.
مرحله 4 - نارسایی مزمن بالا
این مرحله اواخر نقرس است. در حال حاضر بیماری آرتریت مزمن است که اغلب منجر به تغییر شکل و تخریب استخوان و غضروف می شود. یک فرآیند التهابی مخرب، فعال و آسیب کلیه امکان پذیر است. با مراقبت های پزشکی مناسب و درمان، اکثر بیماران مبتلا به نقرس به مرحله پیشرفته و مخرب نمی رسند.
برخی از بیماران نقرس حاد را تجربه می کنند که می تواند به 1-2 بار در سال (و یا حتی 1-2 بار در زندگی یک فرد) محدود شود. با این حال، برای برخی از بیماران، نقرس می تواند یک مشکل مزمن و مکرر با حملات جدی متعدد که در فواصل کوتاه و بدون قطع کامل التهاب بین حملات رخ می دهد، ادامه داشته باشد. این نوع نقرس، که نقرس مزمن نامیده می شود، می تواند منجر به آسیب جسمی و ناهنجاری مفصلی شود، و می تواند با سایر انواع
آرتریت مزمن التهابی مانند
آرتریت روماتوئید اشتباه گرفته شود.
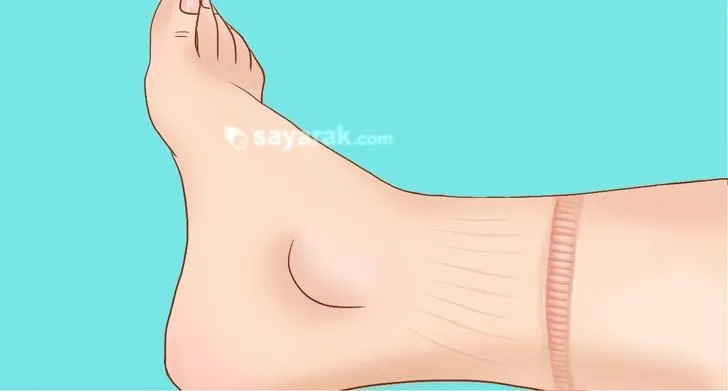
اغلب اسید اوریک اسید (اسید اوریک بصورت کریستال) وجود دارد و به تخریب استخوان و غضروف کمک می کند. Tofusa را می توان در اطراف مفاصل و یا در قوزک مشاهده کرد. با درمان، تیفی می تواند حل شود و با گذشت زمان کاملا ناپدید می شود.
علائم بیماری نقرس
علائم اصلی عبارتند از:
درد حاد در مفصل
افزایش دما در ناحیه التهاب
پوست قرمز در مفصل با درخشش و حساسیت بالا
تورم در محل التهاب
مفصل در حرکت محدود است.
اغلب نقرس بر روی مفصل انگشت پا تاثیر می گذارد و می تواند خلق و خوی نامطلوب، تحریک پذیری عصبی، از دست دادن اشتها، سوزش سر دل، تهوع، افزایش فشار خون، تنگی نفس را به دنبال داشته باشد.
نشانه رشد نقرس، تشکیل گره های متراکم است که بر روی مفاصل مچ دست، تاندون های حلقوی، مفاصل آرنج دیده می شود.
عوارض بیماری نقرس
نقرس شروع درد آرتروز التهابی است. این بیماری ناشی از انباشت اسید اوریک در خون است. بسیاری از افراد که یک حمله نقرس را تجربه می کنند، حمله دوم ندارند. دیگران نقرس مزمن یا حملات تکراری را که در طول زمان بیشتر رخ می دهد، ایجاد می کنند. نقرس مزمن می تواند منجر به مشکلات جدی تر شود، به ویژه اگر درمان نشود.
اختلال خواب
حملات نقرس اغلب در شب اتفاق می افتد و می تواند شما را بیدار کند،
کمبود خواب می تواند منجر به مشکلات مختلف، از جمله خستگی،
استرس شدید و نوسانات خلقی شود.
معلولیت
درد حملات نقرس می تواند باعث جلوگیری از پیاده روی، خواب شبانه و دیگر فعالیت های روزانه شود علاوه بر این، آسیب های مفصلی ناشی از حملات مکرر نقرس می تواند به معلولیت دائمی منجر شود.
توفی یا تیفی ذخاير بلورهای اورات است که در صورت توسعه بيماری زیر پوست قرار می گيرد، اغلب روی دست ها، پاها، مچ ها، مچ پا و گوش ها، به جز در مواردی که يک حمله نقرس وجود دارد، هنگامی که دچار التهاب و تورم می شود، وجود دارند. همانطور که تیفی ادامه می یابد رشد می کند، می تواند پوست و بافت های اطراف مفصل را از بین ببرد و باعث آسیب و تخریب مفاصل شود.
اگر علت نقرس درمان نشود، حملات حاد بیشتر و بیشتر اتفاق می افتد، التهاب ناشی از این حملات، و همچنین رشد تیفی، سبب آسیب به بافت مفصلی می شود، مفاصل در نهایت می توانند ناپایدار و بی حرکت شوند.
کریستال ها مشابه که سبب علائم دردناک نقرس می شوند همچنین می توانند در کلیه ها ایجاد شوند، آنها می توانند سنگ های دردناکی درکلیه ها ایجاد کنند، غلظت بالای سنگ ها می تواند بر عملکرد کلیه تاثیر بگذارد.
نقرس در میان افرادی که
فشار خون بالا، بیماری عروق کرونر و نارسایی قلبی دارند، رایج است.
سایر بیماری های مرتبط با نقرس عبارتند از:
آب مروارید یا تیره شدن لنز چشمی که چشم را مختل می کند.
سندرم چشم خشک
کریستال اسید اوریک در ریه ها (به ندرت).
اگر زود تشخیص داده شود، اکثر افراد مبتلا به نقرس می توانند زندگی طبیعی داشته باشند.کاهش میزان اسید اوریک می تواند عملکرد مشترک را بهبود بخشد و مشکل را حل کند. داروها، شیوه زندگی و تغییرات در رژیم غذایی می تواند به کاهش علائم و کاهش شدت حملات نقرس کمک کند.
انواع نقرس
امروزه در پزشکی، دو نوع نقرس وجود دارد: ابتدایی و ثانویه. نقرس از نوع اولیه اغلب ارثی است. به عبارت دیگر، تظاهر بیماری به علت وجود این بیماری در والدین یا سایر بستگان نزدیک (عامل ژنتیکی) مشاهده می شود. به عنوان مثال، اگر پدر در بدن خود آنزیمی ندارد که باید اسید اوریک را فرآوری کند، پس کودک نیز این احتمال را دارد که این بیماری را به ارث ببرد.
عدم وجود یا کمبود آنزیم افزایش قابل توجهی در غلظت اسید اوریک در بدن ایجاد می کند و در نتیجه، نمک و کریستال به طور فعال در مفاصل جمع می شوند. نقرس از نوع اولیه اغلب در افرادی که سن آنها بین 35 تا 45 سال است، مشاهده می شود. اما پزشکان متوجه شده اند که در سال های اخیر سنین جوانت درگیر این بیماری شده اند.
نقرس از نوع ثانویه در حضور عوامل قبلی، مانند: کلسترول بالا در خون، فرایندهای متابولیک،
دیابت، بیماری تیروئید، پاتولوژی مادرزادی یا کبدی کلیوی، پیشرفت می کند. لازم به ذکر است که این نوع ممکن است هنگام مصرف مقدار زیادی الکل یا داروهای دیورتیک نیز رخ دهد.
در میان انواع بیماری ها، 7 گزینه وجود دارد:
کلاسیک - در 80 درصد موارد رخ می دهد و ناگهان و در شب ظاهر می شود. پس از تظاهر، سردرد، شدت خستگی، آرترالژی مشاهده می شود. برای تحریک تظاهرات این نوع بیماری می تواند آسیب مفاصل و بافت ها، هیپوترمی اندام ها، مصرف نوشیدنی های الکلی و غذاهای چرب در مقادیر نامحدود باشد. اغلب تحت تاثیر مفاصل انگشت پا، مفاصل، مچ پا، و مفاصل دست است.
Subacute - اغلب در ناحیه مفصل انگشت شست رخ می دهد، ممکن است با درد متوسط همراه باشد.
رماتیسم مانند - ضایعه اولیه مفاصل و دستها.
شبه افسردگی - فرآیندهای التهابی به شدت وجود دارد، نه تنها در مفصل، بلکه در پوست و بافت اطراف آنها تاثیر می گذارد. در طول دوره تظاهرات این فرم، بیمار به طور قابل توجهی افزایش دمای در مفصل متورم، افزایش حجم ESR در خون و دارای نشانه های آرتریت عفونی حاد است.
علائم غیرمستقیم - علائم در یک فرم ضعیف و غافلگیر کننده ظاهر می شود.
همه ساله - تمام پروسه های التهابی نه در مفاصل، بلکه در تاندون ها دیده می شود.
اگر تشخیص بیماری و همچنین تشخیص دیررس صورت گیرد، ممکن است باعث ایجاد آرتریت مزمن بدخیم شود. مفاصل پا اغلب تحت تاثیر این فرم قرار می گیرند. تغییر شکل مفاصل وجود دارد،رشد استخوان، جوش خوردن خفیف در مفاصل وجود دارد. بیماران مبتلا به نوع مزمن به سختی می توانند حرکت کنند و همیشه احساس درد می کنند.
نقرس در زنان مردان و کودکان
این بیماری در بزرگسالان دیده می شود. اگر ما به آمار جهانی نگاه کنیم، این بیماری بیش از 0.1 درصد از همه مردم روی زمین را مبتلا کرده است. اما پزشکان و دانشمندان بر این باورند که این ارقام درست نیست، زیرا اکثریت مردم برای در زمان بیماری به پزشکان مراجعه نمی کنند.
با توجه به نتایج مطالعات متعدد، مشخص شد که این بیماری به طور عمده و بیشتر در مردان دیده می شود، طبق آمار مربوطه حدودا 20 مرد بیمار به 1 زن بیمار.
در طول سالها، نقرس "جوانتر" می شود، به عبارتی دیگر، به طور فزاینده ای سن ابتلا به نقرس کمتر و در 30 سالگی اتفاق می افتد.
نقرس در مردان
در مردان، پیشرفت بیماری را می توان به دلایل زیر مشاهده کرد: مصرف بیش از حد نوشیدنی های الکلی، رژیم های ناسالم، استعداد ژنتیکی. شایان ذکر است که نقرس در مردان بیشتر تشخیص داده شده است در حال حاضر در مراحل آخر و در فرم های پیشرفته، از آنجا که مردان عجلهای برای مشورت با پزشکان هنگامی که اولین علائم رخ می دهد، ندارند.
نقرس در زنان
در زنان، این بیماری به علت کاهش سطح هورمون زنانه در بدن رخ می دهد، به همین علت حجم اسید اوریک به طور چشمگیری افزایش می یابد و شیوه اشتباه (مصرف الکل و نوشیدنی) نیز بر تشکیل نقرس تأثیر می گذارد.
در خانمها هیچ مزیت ژنتیکی وجود ندارد، زیرا آنزیمهایی که برای متابولیسم ترکیبات پورین نیاز به کروموزوم X دارند و در زنان 2 کروموزوم X وجود دارد، بنابراین اگر یک کروموزوم آسیب دیده باشد، دومی فعال می شود.
به ندرت مواردی وجود دارد که هر دو کروموزوم X تحت تاثیر قرار می گیرند، در چنین موارد احتمال ابتلا به این بیماری به طور قابل توجهی افزایش می یابد.
در کودکان
در کودکان تنها نقرس ثانویه می تواند توسعه یابد، که با یک عامل ژنتیکی یا وجود بیماری های مادرزادی در ارتباط است. در میان علل رشد نقرس در اوایل دوران کودکی، قابل توجه است: وجود سرطان، آسیب مادرزادی کلیوی، کم آبی بدن، آسیب سلولی، مسئول تولید purines. برای تشخیص و جلوگیری از توسعه بیماری به موقع، شما باید به طور منظم به پزشکان برای مشاوره مراجعه کنید، و همچنین تمرکز بر درد، ناراحتی و ادم در مفصل داشته باشید.
انجام آزمایش برای تشخیص نقرس
نقرس یکی از انواع آرتریت است، به همین دلیل است که در اولین نشانه های بیماری شما نیاز به تماس با یک روماتولوژیست دارید. اگر با توجه به نتایج آزمایش، اختلال کلیوی مشخص شد، روماتولوژیست شروع به کار با یک متخصص ارولوژیست یا نفرولوژیست میکند.
به منظور رژیم غذایی مناسب برای پیشگیری و درمان نقرس، باید با یک متخصص تغذیه تماس بگیرید.
آزمایش تشخیص نقرس
آزمایشات برای تشخیص نقرس می تواند شامل موارد زیر باشد:
پزشک شما ممکن است از یک سوزن برای جمع آوری مایع از مفصل آسیب دیده شما استفاده کند. هنگامی که تحت میکروسکوپ بررسی می شود، مایع مفصلی شما ممکن است دارای بلورهای اورات باشد.
- آزمایش خون .پزشک شما ممکن است یک آزمایش خون برای اندازه گیری میزان اسید اوریک و کراتینین توصیه کند. با این حال، نتایج یک آزمایش خون می تواند گمراه کننده باشد. برخی افراد سطح بالای اسید اوریک دارند، اما نقرس را هرگز تجربه نمی کنند. همچنین برخی از افراد علائم و نشانه های نقرس را دارند اما سطح غیر طبیعی اسید اوریک را در خون ندارند.
- تصویر اشعه ایکس. اشعه ایکس می تواند برای از بین بردن سایر علل التهاب مفصلی مفید باشد.
- سونوگرافی سونوگرافی اسکلتی عضلانی می تواند کریستال های اورات را در یک مفصل تشخیص دهد. این روش بیشتر در اروپا مورد استفاده قرار می گیرد.
- CT انرژی دوگانه این نوع تصویر می تواند حضور کریستال های اورات را در مفاصل تشخیص دهد، حتی اگر آنها شدید نباشند با این روش قابل شناسایی هستند. این آزمایش به دلیل هزینه های معمول در عمل بالینی استفاده نمی شود و به طور گسترده ای در دسترس نیست.
- تشخیص فقط با علائم بیماری تعیین می شود.
تشخیص باید در کلینیک های تخصصی انجام شود، زیرا تعدادی از بیماری هایی هستند که ویژگی های آنها به نقرس شباهت دارند اما نیاز به رویکرد کاملا متفاوت برای درمان دارند.
| بیماری |
زیرمجموعه ها |
| رماتیسم autoimmune |
واسکولیت سیستمیک، بیماری Still، آرتریت روماتوئید |
| آرتریت واکنشی |
سندرم ریدر، بیماری های التهابی روده |
| آرتریت عفونی |
آرتروز باکتریایی، استئومیلیت |
| بیماری های دیگر |
هپاتیت C، آرتریت پسوریازیس، بیماری کاوازاکی، لوسمی، سرطان، CFS |
نقش اسید اوریک در ایجاد نقرس
نقرس اثرات منفی بر فرآیندهای متابولیک بدن دارد. Purines توسط بدن به طور مستقل تولید می شود و همچنین می تواند با غذا مصرف شود. در بیماران مبتلا به نقرس، سطح اسید اوریک به طور قابل توجهی بیش از حد معمول است. تمام اسید بیش از حد در مفاصل، تاندونها و غضروف متمرکز شده است (به عبارت دیگر در مناطقی که تقریبا هیچ منبع خونی وجود ندارد).
طبق گفته پزشکان، با توجه به غلظت بالای اسید اوریک، نه تنها مفاصل تحت تاثیر قرار می گیرند، بلکه همچنین کلیه ها، باعث ایجاد نارسایی کلیه و سنگ کلیه می شوند. دلیل این واکنش کلیه ها به اسید اوریک، نارسایی ابتدایی کلیه ها برای پردازش و حذف آن است. مواردی نیز وجود دارد که حجم اسید اوریک در بدن طبیعی است، اما کلیه ها نمیتوانند آن را پردازش و حذف کنند.
اما باید توجه داشت که اسید اوریک تنها علت بیماری مانند نقرس نیست، تعدادی از عوامل مرتبط با آن، از قبیل ژنتیک، وزن، سن، جنس، شیوه زندگی، رژیم غذایی و عادات بد وجود دارد.
با یک حمله حاد نقرس چه باید بکنید
کمک های اولیه استراحت در تخت است. در صورت حمله حاد نقرس، اندام دردمند را بلند کنید، آن را روی یک غلتک یا بالش نرم قرار دهید. ماساژ ناحیه التهابی توصیه نمی شود.
توصیه های بالینی: توصیه می شود کمپرس با یخ برای منطقه آسیب دیده انجام شود. پماد را به ناحیه التهابی بمالید. رژیم غذایی باید شامل موارد زیر باشد: آب لیمو، آب معدنی، ژله شیر ، شیر (طبیعی، نه بر اساس مواد مغذی)، عدس جو دوسر سوپ ، سبزیجات سبز، فرنی مایع، پخته شده در آب یا شیر.
در عین حال مهم است که آب مصرفی را فراموش نکنید. در طول یک حمله حاد، حجم روزانه آب باید حداقل 3 لیتر باشد (اگر هیچ آسیب شناسی و بیماری جدی کلیه وجود ندارد) - با کمک آب می توانید سریع اسید اوریک را از بدن خارج کنید. حمله و تشدید بیماری می تواند به طور چشمگیری، اغلب در شب رخ دهد.
داروها در این مورد نمی توانند درد حاد را از بین ببرند. در مورد تجویز درمان پیشگیرانه برای از بین بردن التهاب، با پزشک خود مشورت کنید. پس از اینکه درد شدید پشت سر گذاشته شد، التهاب فروکش می کند، توصیه می شود که رژیم غذایی را بررسی کنید و مطمئن شوید که برای انجام تمرینات ورزشی اقدام کنید. به یاد داشته باشید که خود درمانی در این مورد عوارض نامناسب و خطرناک است.
چگونه برای جلوگیری از حملات نقرس آماده شویم
به منظور رفع علائم بیماری یا جلوگیری از آن، شما باید یک درمان پیچیده پیشگیرانه انجام دهید که اساسا شامل قوانین تغذیه است: شما باید کاملا نوشیدنی های الکلی، به ویژه آبجو را رها کنید ؛ از رژیم غذایی نیمه آماده محصولات گوشتی که حاوی مواد افزودنی مضر است، مثل انواع سوسیس، کالباس و کنسروها پرهیز کنید؛ استفاده از حداقل 2.5 لیتر آب خالص در روز، بدون شمارش چای ، آب میوه، و غیره؛ یک رژیم غذایی با حداقل کالری را انتخاب کنید .
اگر به رژیم غذایی توجه داشته باشید، روزانه تمرینات پایه ای انجام دهید، علائم منفی بیماری را می توان به میزان قابل توجهی کاهش داد.
درمان نقرس
تمام اقدامات مربوط به درمان بیماری باید به انتخاب رژیم غذایی مناسب، حذف فرآیندهای التهابی، از بین بردن ادم و مهار سندرم های درد، کاهش اسید اوریک در بدن باشد. روش های درمان ممکن است متفاوت باشد، فقط باید همه آنها زیر نظر دکتر انجام شود.
درمان دارویی برای کاهش میزان اسید اوریک
درمان دارویی برای کاهش میزان اسید اوریک در بدن طراحی شده است. تعدادی از داروهای زیر برای این استفاده می شود: Febuksostat، Probenecid. علاوه بر آماده سازی های پزشکی، آب های معدنی دارویی نیز به کاهش میزان اسید اوریک کمک می کنند.
ضد درد و مسکن برای نقرس
برای از بین بردن درد و تسکین تورم مفصل در نقرس، میتوانید از داروهای زیر استفاده کنید:دیکلوفناک، ناپروکسن، ایبوپروفن. به منظور جلوگیری از التهاب، شما باید از داروهای پیشینسون، کورتیزون، هیدروکورتیزون استفاده کنید.
با درمان پاتوژن، داروهایی با حضور اسید سالیسیلیک و آسپرین کاملا ممنوع می شوند. این داروها، حجم اسید اوریک را در بدن زیاد می کنند.
در هر صورت، درمان پزشکی لازم باید توسط یک متخصص انتخاب شود، بدون خود درمانی ، از آنجا که مشکل به سادگی می تواند تشدید شود.
داروهای گیاهی در درمان نقرس
بهترین حامیان مبارزه با نقرس:
مارتینیا ی معطر - مفید برای وضعیت مفاصل و عضلات، سرکوب التهاب، بهبود حرکت مفصل و از بین برنده ی درد است. Martynia شیرین را می توان در هر داروخانه خریداری کرد. شایان ذکر است که این ابزار دارای ویژگی های ضد درد طبیعی قوی است.
-
تیشل یا خار مریم یا سیلیمارین- دارای عملکرد محافظتی برای کلیه ها و کبد است. شایان ذکر است که خار مریم دارای خواص آنتی اکسیدانی طبیعی است. شما می توانید محصول را از هر داروخانه خریداری کنید.
دیورتیک های طبیعی - کمک به پاک کردن سیستم لنفاوی، خون و بدن از سموم هستند. در بین diuretics طبیعی قابل توجه: آرتیشو ، قاصدک، horsetail. گیاهان نیاز به دم کردن مانند دمنوش با آب جوش و بلافاصله پس از غذا استفاده شوند.
به منظور جلوگیری از وقوع حتی نشانه های اولیه، توصیه می شود که سبک زندگی خود را بازبینی کنید.افرادی که به طور مداوم خود را در معرض رژیم های غذایی متنوع برای افزایش یا کاهش وزن قرار می دهند، افرادی که اغلب از داروهای دیورتیک استفاده می کنند، از مواد نوشیدنی الکل استفاده می کنند، افرادی که به طور مکرر مجروح می شوند تحت شرایط استرس زا هستند و اغلب از بیماری های جدی رنج می برند در معرض خطر قرار دارند.
اگر همه این عوامل را در نظر بگیرید و آنها را از زندگی خود حذف کنید و انجام فیزیوتراپی را فراموش نکنید، می توانید از تظاهر بیماری جلوگیری کنید یا به طور چشمگیری علائم و نشانه های آن را کاهش دهید.